Definisjon
Temporalis arteritt angriper eldre personer. Nesten alle er over 50 år, de fleste i 60-70 årene og oppover. Tinning-hodepine med risiko for akutt synstap, blodprøver med høy CRP og SR (blodsenkningsreaksjon) er typisk. I tillegg får ca. 20-40% sterke muskelsmerter (polymyalgia revmatika). Temporalis arteritt kalles også «arteritis temporalis», «AT» og «kjempecelle-vaskulitt». Utenom tinning-åren, kan sykdommen angripe hovedpulsåren (aorta) og andre store blodårer. I enkelte tilfeller er ikke tinning-blodårer eller andre hode-arterier angrepet. En omtaler da sykdommen som non-kranial eller ekstra-kranial storkarsvaskulitt/kjempecellearteritt. Non-kranial vaskulitt i store arterier er nærmere beskrevet på egen side. Sykdomsårsaken er ukjent, men behandling med prednisolon er effektivt og nødvendig (referanse: Nielsen AW, 2022).
Forekomst
Temporalis arteritt er vanligere i Nord- enn i Sør-Europa og ses svært sjelden blant etniske asiater og afrikanere. En befolknings-basert prospektiv studie fra Aust-Agder viste 29 nye tilfeller årlig pr. 100.000 personer over 50 års alder (referanse: Gran JT 1997). Forekomsten på Island er målt noe høyere: 43.6/100.000 over 50 års alder (referanse: Tomasson G, 2019). Kvinner angripes generelt litt hyppigere enn menn, men etter 70-års alder er forekomsten lik. Overvekt kan muligens redusere risiko for sykdommen (referanse: Tomasson G, 2019). Med bildediagnostiske metoder som omfatter PET/CT er det funnet at i opp til 83% er også hovedpulsåren og andre store arterier angrepet (Blockmans D, 2006).
Symptomer på Temporalis arteritt
Sykdommen kan være vanskelig å gjenkjenne i tidlig stadium. De fleste føler seg mer slitne før hodepine og i noen tilfeller muskelsmerter begynner. Ny nattesvette og lett feber kan også oppstå. Andre klassiske symptomer omfattert:
- Tinning-smerter. Nye smerter i tinningen eller bak øret, oftest ensidig i forløpet av tinning-arterien (arteria temporalis).
- Skalpømhet. Noen har også ømhet i hodebunnen (skalpen),
- Kjeve-klaudikasjon. Smerter i kjevemusklene ved tygging (kjeve-klaudikasjon),
- Øresus eller redusert hørsel
- Lett irritasjonshoste. Synsforstyrrelser som flimring, ny uskarphet i deler av synsfeltet eller dobbeltsyn (diplopi) er alvorlige symptomer som må undersøkes raskt.
- Muskelsmerter. I mange tilfeller oppstår polymyalgia revmatika (PMR) omtrent samtidig. Typisk er da nye muskelsmerter (hos ca. 40%) med betydelig stivhet i nakke, skuldre, hofter og lår, mest om natten og morgenen.
- Dårlig appetitt og vekttap oppstår dersom sykdommen ikke behandles.
- Klaudikasjon. Tegn på kronisk redusert blodsirkulasjon til armer eller ben (klaudikasjon) er uvanlig, men kan forekomme etter langt sykdomsforløp dersom behandling uteblir eller ikke virker.
- Brystsmerter. Hjerteinfarkt ses hyppigere etter diagnostisert arteritis temporalis, særlig blant menn med høyt blodtrykk (referanser: Uddhammar A, 2002; Pujades-Rodrigues M, 2020). Omtrent halvparten skjer innen tre måneder før eller etter debut eller ved tilbakefall av arteritis temporalis.
- Slag. Hyppigheten av slag ved arteritis temporalis er sannsynligvis noe økt, selv om bare ca. 3% får denne komplikasjonen. En er mest utsatt de første 4 uker av sykdomsforløpet (Gonzalez-Gay, 2009).
Undersøkelser
Sykehistorien kartlegger aktuelle symptomer (se ovenfor) hos personer i aktuell aldersgruppe (over 50 år). Spesielt etterspørres generell sykdomsfølelse som nattesvette og vekttap, ny hodepine, lokal ømhet i tinning, nye synsforstyrrelser, klaudikasjon under tygging (kjeve-klaudikasjon), skalpømhet, sår hals, nye muskelsmerter og blodprøver som har vist høy CRP og/ eller blodsenkning (SR).
Klinisk undersøkelse. Det er aktuelt å kjenne på arteria temporalis som kan fremstå som øm og fortykket. Andre arterie-manifestasjon er sjelden påvisbare utenom ved bildediagnostikk, men en bør kjenne etter puls ved håndledd (a. radialis), på føttene (a. dorsalis pedis eller a tibialis posterior) og på halsen (a. carotis). Ved auskultasjon med stetoskop undersøkes bilyder som tegn pår tranghet i blodårer over hjertet, hals, lysker og mageområdet. Blodtrykk (BT) måles på begge overarmer.
Blodprøver. Tydelig forhøyet C-reaktivt protein (CRP) og blodsenkning (SR). Ofte er også antall blodplater (trombocytter) forhøyet. Til tross for forskning på nye markører er det ingen spesielle antistoff eller biomarkører som brukes i dagens kliniske praksis som slår ut (referanse: Alegria GC, 2023). Med tanke på å utelukke tegn til lignende sykdommer undersøkers ofte også hvite blodlegemer (leukocytter) med differensialtellinger, blodutstryk, CK (polymyositt/dermatomyositt), TSH, thyreoidea-antistoffer (hypotyreose/thyreoiditt) og serumelektroforese (myelomatose, Waldenström sykdom).
Bildediagnostikk. Ultralyd av tinning-arterien (arteria temporalis). Dersom den som undersøker har erfaring i bruk av ultralyd, kan undersøkelsen bidra til å sikre diagnosen. Hevelse (ødem) i den betente arterie-veggen fremstår som en ikke-komprimerbar «halo». Etter behandlingsstart (prednisolon) forsvinner sykdoms-tegnene i løpet av få dager. Ved tvil om diagnosen, anbefales vevsprøve (biopsi) (referanse: Djaco C, 2018). Computertomografi (CT) av hovedpulsåren (aorta) kan gjøres som del av utredningen for å utelukke tidlige tegn til aneurisme eller disseksjon. En vil da også ha et utgangspunkt for senere kontroll-undersøkelser. Ikke sjelden er fortykket karvegg i aorta og tilgrensende kar på CT inngangsporten til storkarsvaskulitt diagnosen. Veggfortykkelse over 2,2mm kan indikere vaskulitt (referanse: Berthod PE, 2018). PET/CT inngår ikke rutine, men undersøkelsen kan vise utbredelse av betennelse i store kar, fortrinnsvis før behandling med kortikosteroider eller etter at prednisolon dosen er under 10-15mg/dag. PET/CT egner seg således godt til diagnostikk av ekstrakraniale vaskulitt-manifestasjoner. I enkelte tilfeller fremstilles også arteria temporalis (referanse: Nienhuis PH, 2020).
Vevsprøve (biopsi) fra tinning-arterien. Biopsi bekrefter diagnosen ved klassisk Temporalis arteritt. Inngrepet gjøres med lokal bedøvelse, oftest på en kirurgisk poliklinikk. Biopsien viser tydelige betennelses-forandringer, ofte gjennom hele blodåreveggen. Såkalte kjempeceller («giant cells») er også typiske for sykdommen, men ikke alltid til stede. «Negativ biopsi» (ikke de forventede forandringene) kan forekomme, selv om sykdommen foreligger (ca. 20%). Årsakene er flere: Deler av blodåren kan være frisk, mens andre områder er angrepet (segmental utbredelse), betennelsen er bare i små årer, inklusive i vasa vasorum, som forsørger større blodårer som overses ved undersøkelsen, betennelsen er (ennå) begrenset til ytre deler av blodåreveggen (adventitia). Typiske biopsi-funn ved temporalis-biopsi er en blandet infiltrasjon i karveggen av mange typer betennelsesceller, slik som epiteloide celler, lymfocytter, neutrofile, eosinofile og fibroblaster. Ofte er også lamina elastica interna skadet. Kjempeceller ses hos ca. 50% (referanse: Stacy RC, 2011). Etter behandlingsstart (prednisolon) avtar forventede forandringer i biopsi fra og med ca. 2 uker. Det kan foreligge non-kranial form for storkars-vaskulitt.
Komplikasjoner ved temporalis arteritt
Synstap forekommer hos 15-20% (referanse: Dimitrijevic I, 2017). Plutselig flimmer syn, blinde flekker, diplopi (dobbeltsyn), amaurosis fugax (forbigående synstap), totalt synstap. Vanligst (20%) uten samtidig polymyalgia revmatika. Påbegynt behandling med kortison (prednisolon) forhindrer synstap i nesten alle tilfellene. Det er derfor svært viktig å komme tidlig til behandling. Dersom synstap er skjedd, oppstår tilsvarende også på det andre øyet hos 25-50% innen en uke hvis behandlingen blir utsatt. Øyelege/øyeavdeling må kontaktes straks. Øye-avdeling kan undersøke blod-sirkulasjonen (iskemisk optikusnevropati) ved netthinnen (arteria centralis retinae) ved fluorescein-angiografi ( referanser: Dimitrijevic I, 2017, Pinto Ferreira NG, 2015,.
Betennelse i store blodårer. Hovedpulsåren (aorta) og tilgrensende arterier angripes hos opptil 83% med klassisk temporalis arteritt, noe man påviser med ultralyd- CT, MR- eller PET/CT-undersøkelser (referanse: Lensen KD, 2016). Hovedpulsåren (aorta), arm-arterier (a.subclavia, a. axcillaris) og arterier i bena (a.femoralis og a.poplitea) angripes vanligst (referanse: Kremani TA, 2019). Vaskulitt i de store arteriene påvirker vanligvis ikke valg av behandling, men tilsier kontroll-undersøkelser og et noe lengre behandlingsforløp. Det er uvanlig at blodårene blir trange (stenoser) eller tetter seg helt (okklusjoner). I så fall bør en vurdere om en annen form for vaskulitt i store arterier, slik som Takayasus arteritt foreligger. Revmatisk betennelse i pulsåre-veggen kan forårsake en svekkelse og utposning (aneurisme) over tid hos 10-20%. Dersom betennelse initialt er påvist ved PET/CT, øker risikoen (referanse: Blockmans D, 2008). Vennligst les mer om aneurismer nedenfor.
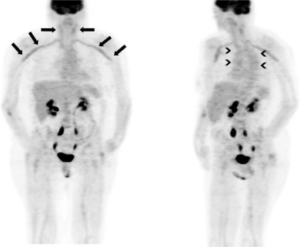
Aneurismer (utposning på pulsårer) ses oftest på hovedpulsåren i bryst-området (thorakal-aorta) hos 10-20%. De fleste som utvikler aneurismer får komplikasjonen i løpet av de første fem årene fra sykdomsdebut, men risikoen foreligger ennå noen år. Risikoen er størst når det tidligere er påvist kraftig betennelse i de store blodårene. For ikke å overse aneurismer, kan bildediagnostikk som CT-undersøkelse av aorta gjøres tidlig i sykdomsforløpet og senere (referanse: Kremani TA, 2019), for eksempel med 2-3 års mellomrom over 5 – 7 år.
Benskjørhet (osteoporose) kan oppstå som følge av langvarig behandling med Prednisolon. Informasjon og forebygging er viktig (referanse: Dejaco C, 2023). Benskjørhet påvises ved måling av bentetthet, oftest med DEXA-skanner.
Andre komplikasjoner. Slag er en sjelden komplikasjon som oppstår hos ca. 5% tidlig i sykdomsforløpet. Avhengig av eventuelle andre risiko-faktorer, vurderes forebyggende behandling med Albyl-E (ASA) 75mg. Magesår kan oppstå under behandling med høye doser Prednisolon, særlig ved samtidig Albyl-E, Ibux, Voltaren og andre NSAIDs. Kombinasjoner bør unngås eller risiko reduseres ved magesyrehemmende medikament (Nexium, Somac og andre).
Diagnosen
Diagnosen stilles ut ifra kombinasjonen av sykehistorie, alder og undersøkelsesfunn, helst med vevsprøve fra tinning-åren, og tydelig forhøyede betennelses-prøver (se over). Lignende tilstander utelukkes (differensialdiagnoser, se nedenfor). CT-, MR- eller PET/CT undersøkelser kan være nyttige for å kartlegge om vaskulitt foreligger i de store arteriene. Klassifikasjonskriterier er ikke egnet for en tidlig diagnose, men viser typiske trekk ved etablert temporalis arteritt. de er derfor mest brukt i forskning på sykdommen.
Klassifikasjonskriteriene
| ACR/EULAR klassifikasjonskriterier (2022): Disse baseres på vekting og av poeng-score og vil kreve alder ≥ 50 år og påvist vaskulitt ved bildediagnostikk i tillegg til kliniske kjennetegn (referanse: Ponte C, 2023). | |||
| Kliniske symptomer | pkt | Undersøkelser | pkt |
| Morgenstivhet i skuldre/nakke | +2 | Senkningsreaksjon (SR) ≥ 50 mm/t, CRP ≥ 10 mg/L | 2+ |
| Plutselig synstap | +3 | a. Temporalis-biopsi positiv eller ultralyd med halo | +5 |
| kjeve eller tunge-klaudikasjon | +2 | a. Axillaris: Bilateral affeksjon | +2 |
| Smertefull hodebunn | +2 | FDG-PET med tegn til inflammatorisk aktivitet i hele aorta | +2 |
| Palpasjon av a. temporalis med patologisk funn | +2 | ||
| Klassifikasjon når ≥ 6 punkter foreligger. Sens. 87%, spes. 95% |
ACR kriterier fra 1990 (referanse: Hunder GG, 1990)
3 eller flere av:
- Alder 50 år eller eldre
- Nyoppstått lokalisert hodepine
- Arteriebiopsi som viser transmural inflammasjon
- Lokal ømhet eller pulsreduksjon av en av hodets overfladiske arterier.
- Forhøyet SR (minst 50mm/t) (og/eller høy CRP)
- Eksklusjon av andre sykdommer
Lignende tilstander / differensialdiagnoser
Det er flere tilstander som kan etterligne temporalis arteritt. Sykdommen er en del av vaskulitt-sykdommene som angriper de store arteriene sammen med Takayasus arteritt, Cogans syndrom, isolert aortitt og non-kranial storkars-vaskulitt som ikke angriper arterier i hodet (kranium betyr hodeskalle), men ellers minner om temporalis arteritt. En ytterst sjelden form forekommer blant barn og unge voksne i form av Juvenil arteritis temporalis. Denne skiller seg også på andre måter fra klassisk temporalis arteritt. Her ert et aktuelt utvalg lignende tilstander som også forårsaker hodepine, men vanligvis ikke høy senkningsreaksjon (SR) og CRP og i yngre aldersgrupper:
- ANCA-vaskulitt og PAN (GPA, MPA, PAN)
- Cluster-hodepine (Hortons hodepine). Anfallsvis
- Fibromyalgi (kronisk, oftest kvinner, normale blodprøver)
- Grønn stær (glaukom). Uklart syn, farger i synsfeltet
- Hjerneblødning. Svært akutt
- Hjernesvulst. Andre symptomer: kramper, lammelser, redusert sensibilitet, kvalme
- Høyt blodtrykk (hypertensiv krise)
- Infeksjoner (Tbc, abscesser)
- Malignitet (Kreft)
- Migrene. Anfallsvis, lysskyhet, kvalme
- Non-Kranial storkars-vaskulitt
- Polymyalgia Revmatika (PMR)
- PRES (Hjerneødem og synstap). Sjelden i aktuell aldersgruppe.
- Preeklampsi (svangerskapsforgiftning). Oftest i siste del av svangerskap, ikke aktuell aldersgruppe for temporalis arteritt
- Spenningshodepine. Smertefulle nakkemuskler
- Trigeminusnevralgi. “Strømstøt”, hake eller kinn
Behandling
Før behandlingen startes er det viktig å være oppklart om sykdommen, hva behandlingsmålet er og om bivirkninger som kan oppstå. Når diagnosen er stillet, begynner behandlingen straks, selv om vevsprøve ikke foreligger. Behandlingsmålet er å stanse den revmatiske betennelsen (remisjon) og hindre tilbakefall (referanse: Dejaco C, 2023).
Kortison i form av prednisolon er et klart første valg både i starten for å få sykdommen under kontroll (induksjons-behandling) og i forløpet for å hindre tilbakefall (vedlikeholds-behandling). Doseringen er individuell, men noen retningslinjer eksisterer. Ved ukomplisert tilstand startes ofte med prednisolon 40mg/dag, gjerne fordelt på to doser: 30mg morgen. 10mg kveld. Hvis synsforstyrrelser eller komplikasjoner (stenoser/okklusjoner, utposninger / aneurismer) fra angrepne, store blodårer, anbefales høyere startdose prednisolon, ofte 60 mg/dag eller tre dager med kortison intravenøst (SoluMedrol/ metyl-prednisolon), deretter tabletter med prednisolon.
- Blodsukkeret bør kontrolleres for å utelukke debut av steroid-indusert diabetes mellitus. Symptomer på glaukom (grønn stær), osteoporose (benskjørhet) eller magesår må undersøkes. Disse sykdommene forverres ofte under behandlingen med prednisolon.
- Benskjørhet/osteoporose bør vurderes (DEXA-måling) og forebyggende tiltak med Calcium og D-vitamin tilskudd (for eksempel Calcigran Forte 1000mg/800IE/dag). Noen vil også ha behov for supplerende tiltak.
Dose-reduksjon av prednisolon gjøres individ-tilpasset. I utgangspunktet kan en redusere med 5 mg hver- eller annenhver uke ned til 15 mg/dag. Deretter langsommere dosereduksjon. En tilstreber å bruke lavest mulig prednisolon-dose i hele sykdomsforløpet, men vurder alltid individuell tilpasning. I løpet av 6-12 måneder bør prednisolon dosen være 10mg/dag eller lavere (referanse: Hellmich B, 2020), men individuelt sykdomsforløp er vanlig og behandlingsdosene må justeres tilsvarende. Prednisolon-dosen skal reduseres forsiktig over tid. Brå avslutning må unngås. Man skal være oppmerksom på at binyrebarken kan bruke opptil 2 år på å opparbeide full funksjon etter langvarig suppresjon gjennom kortikosteroid-behandling. Dette kan være en av grunnene til at enkelte etter avsluttende behandling merker symptomer som ikke kan relateres til tilbakefall, men isteden representerer en form for biokjemisk abstinens. CRP forblir normal.
- Måling av CRP og/eller blodsenkningsreaksjon er ofte gode parametere for sykdomsaktivitet. Måling via fastlege minst en gang i måneden det første året kan være aktuelt. Normale CRP- verdier kan tilsi mulighet for ytterligere dosereduksjon av prednisolon
- Tilbakefall. Omtrent en av tre (34%) vil få tilbakefall av sykdommen i løpet av Prednisolon – reduksjonen, de fleste (25%) det første året (referanse: Keramni TA, 2015). De vanligste symptomer på tilbakefall er hodepine og muskelsmerter (Polymyalgia revmatika). I blodprøver vil CRP og senkningsreaksjonen (SR) øke hos ca. 80% ved tilbakefall. Ved tilbakefall økes dosen til den som sist fungere bra. Vanligvis kan Prednisolon etter noen uker igjen reduseres gradvis og avsluttes etter 2-3 års behandling.
Magesyre-hemmer (for eksempel pantoprazol 20-40 mg) bør vurderes som forebyggende mot magesår fordi prednisolon i høye doser (over 15mg/dag) øker risikoen, særlig hvis ASA (se nedenfor)eller andre blodfortynnende legemidler også brukes. Pasienter med symptomgivende ulcus ventriculi siste 6 måneder skal profylaktisk behandles med protonpumpe-hemmer eller misoprostol. Vær oppmerksom på at syrepumpe-hemmere kan redusere opptak av kalsium og dermed øke risikoen for osteoporose.
Acetylsalisylsyre (ASA). Blodpropp (trombose) og slag gis ikke til alle. ASA anbefales der andre risikofaktorer for blodpropp eller slag foreligger og det ikke er kontraindikasjoner. Aktuelt er i så fall Albyl-E 75-160mg/dag. Behovet for ASA vurderes individuelt ut i fra behov og risiko. Hvis risiko for magesår, bør behandlingen suppleres med et syreproduksjons-hemmende medikament (for eksempel Somac).
Andre legemidler. Som kortisonsparende medikament brukes iblant Metotreksat, Imurel eller eller Arava, men virkningen er dårlig dokumentert, og i praksis ses ofte skuffende resultater. Økt bivirkningsrisiko i høy alder må også tas med i vurderingen. Et nyere medikament er RoActemra (tocilizumab). Medikamentet nedsetter immunsystemet, slik at risiko for infeksjon øker, og medikamentet er svært kostbart. Likevel, de få studer som foreligger tyder på at medikamentet har en sykdomsdempende effekt ved temporalis arteritt og kan bidra til at prednisolon kan avsluttes tidligere (referanse: Santos RN, 2022).
Prognose
Overlevelsen er vanligvis ikke redusert ved temporalis arteritt (referanse: Garen T, 2018), men bivirkninger av langvarig behandling med kortison/prednisolon kan medføre problemer som osteoporose, hud-blødninger og økt diabetes-risiko (referanse: Baslund B, 2015).
Retningslinjer / anbefalinger
- Behandling, overordnede prinsipper. Dejaco C, 2023
- EULAR 2018 update. Hellmich B, 2019
- EULAR 2018: Monti S, 2019
- British Guidelines 2020 Mackie SLE, 2020
- Norsk Revmatologisk Forening/Legeforeningen