
Definisjon
Polymyalgia revmatika (PMR) er den vanligste systemiske autoimmune revmatiske tilstanden utenom revmatoid artritt (Leddgikt, RA) blant kaukasiere, særlig i Nord-Europa. PMR er likevel sjelden før 60 års alder og nærmest fraværende før 50 års alder. Symptomene er brått innsettende, sterke muskelsmerter og stivhet i skuldre, bekken og lår. Symptomene er sterkest om natten og om morgenen Betennelses prøver som CRP og senkningsreaksjon (SR) i blodet viser (nesten) alltid høye verdier (referanse: Acharya S, 2022). Vanligvis stiller allmennleger diagnosen og gir behandling med prednisolon. Noen får også hodepine, oftest i en tinning på grunn av temporalis arteritt, kjempecelle arteritt, noe som tilsier behov for vurdering også hos spesialist, ofte revmatolog (referanse: Gonzales-Gay MA, 2017).
Forekomst
Polymyalgia (PMR) ses ikke før 50-års alder og er sjelden før 60-års alder. Den vanligste alder er 70-80 år når sykdommen begynner. PMR forekommer noe hyppigere hos kvinner enn hos menn. I aldersgruppen over 50 år er årlig nye tilfeller (insidens) av PMR i Norge (Aust-Agder) er beregnet til 112.6/100.000 innbyggere, 137.7 blant kvinner og 83.2 blant menn (referanse: Gran JT, 1997), Tilsvarende i Italia er mellom 12 og 23 tilfeller /100.000 (referanse: Manzo C, 2019). PMR er altså vanligere i Nord-Europa enn i Sør-Europa. Sykdommen er nesten fraværende blant afrikanere, afro-amerikanere og asiater.
Sykdomsårsak
Utløsende sykdomsårsak er ukjent, men økt forekomst blant nære slektninger kan tyde på en viss genetisk disposisjon. Symptomene forårsakes av revmatisk betennelse (ikke infeksjon) i sener (tenosynovitt), slimposer (bursitt) og ledd (artritt), oftest omkring skulderledd (peri-artritt), hofter/bekken, nederst i ryggraden (processus spinosis) og i deler av nakken (referanse: Nesher G, 2016). En lavgradig betennelse kan ses i noen blodårer også (referanse: Gonzales-Gay MA, 2017). Muskelcellene angripes ikke.
Symptomer
Allmenntilstand. Noen kan fortelle om nøyaktig sykdomsstart, nesten på timen. Nattesvette, litt feber og ”influensa-følelse” forekommer hos ca. 50% (referanse: Matteson EL, 2017). I løpet av timer til få dager utvikles stivhet og smerter i muskler i nakke, overarmer, bekken og lår slik at en nesten ikke kommer opp av sengen om morgenen. Uten behandling (prednisolon) vil det tilkomme dårlig appetitt og vekttap etter hvert.
Muskler og ledd. Mest symptomer (stivhet, muskelsmerter) om morgenen (minst 30 minutter), noe bedre utover dagen. Typisk er svært stive om ømme skuldre og bekken/lår, særlig i tidlige nattetimer og om morgenen. Ofte er det vanskelig å skille symptomer fra muskler og ledd. Forbigående hevelse i enkelte ledd (artritt) forekommer hos ca.25% (referanse: Salvarani C, 1998).
Temporalis arteritt, kjempecelle arteritt. Samtidig betennelse i tinning-arterien i hodet (temporalis arteritt/ kjempecelle/storkars- vaskulitt) foreligger hos omtrent 20%. Nye hodesmerter (oftest dag og natt) og ømhet langs pulsåre i en tinning eller bak øret kan merkes. Blant personer med påvist temporalis arteritt ses samtidig PMR hos ca. 50% (referanse: Gonzales-Gay MA, 2017). Ved mistanke om temporalis arteritt vil en starte behandling raskt. Vevsprøve fra tinning-åren tas (oftest via en kirurgisk poliklinikk) for å sikre diagnosen. Ultralyd-undersøkelse av tinning-åren kan også gi mistanke om sykdommen.
Kreft. Polymyalgia revmatika er ikke assosiert med kreftsykdom (referanse: Myklebust G, 2002).
Undersøkelser
Sykehistorien og «riktig» alder er viktig fordi symptomene (se ovenfor) er karakteristiske. En bør også etterspør om tinning-smerte foreligger som tegn på temporalis arteritt.
Klinisk undersøkelse viser besværet bevegelsesmønster på grunn av tydelige smerter og stivhet. Aktive bevegelsesutslag i skuldre, nakke og hofter kan være redusert på grunn av smerte, men passiv bevegelse ved undersøkelsen er vanligvis normal. Noe ømhet er vanlig, mens åpenbar redusert muskelkraft er ikke typisk (obs! myositt/myopati). En forventer ikke at en generell status avdekker spesielle funn ved andre organer. Tinning-arteriene bør undersøkes for ømhet og synlig fortykkelse med tanke på mulig samtidig temporalis arteritt.
Blodprøver viser tydelige tegn på revmatisk betennelse med forhøyet blodsenkningsreaksjon (SR) og CRP. Spesielle tester finnes ikke. Blodprøver som undersøkes ved mistanke om polymyalgia revmatika omfatter ofte: Hemoglobin, hvite blodlegemer (leukocytter), blodplater (trombocytter), SR (senkningsreaksjon), CRP, kalsium, alkalisk fosfatase (ALP), blodsukker (glukose), CK, TSH (stoffskiftet), serumelektroforese, CCP antistoff, ANA (antinukleære antistoff) og ANCA.
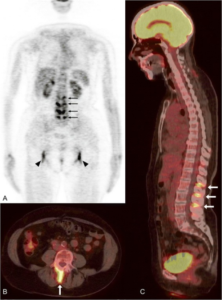
Bildediagnostikk er vanligvis ikke nødvendig. I uklare, atypiske tilfeller (feber av ukjent årsak, vedvarende tegn til betennelse hos relativt ung pasient, manglende behandlingsrespons, uklart vekttap) kan PET/CT være diagnostisk nyttig. PET/CT ved PMR viser hos ca. 50% typisk 18FDG opptak i nakke og rygg (ved prosessus spinosus). Mange har også opptak omkring skuldre, hofter og i bekken. PET/CT kan også påvise vaskulitt i store arterier (referanse: van der Geest KSM, 2021). Vær oppmerksom på at opptak ved arteriosklerose kan forveksles med vaskulitt i denne aldersgruppen. Ultralyd av ledd og sener kan også bidra til diagnosen (referanse: Lagnocco A, 2015).
Vevsundersøkelse (biopsi) av tinning-arterien (arteria temporalis) gjøres bare hvis det er mistanke om assosiert temporalis arteritt. Vevsprøve fra muskler kan vise forandringer i små blodårer (referanse: Kojiwa S, 1991) eller normale forhold og er vanligvis unødvendig å utføre.
Diagnosen
Alder over 50 år, de fleste er 70-75 år. Nye muskelsymptomer i både nakke, skuldre, hofter og lår. Forhøyet blodsenkning (SR) og CRP i blodprøver. Den skiller seg således fra kroniske smerter som ved fibromyalgi. Ved mistanke om annen sykdom i muskler bør også ”CK” (kreatin kinase) i blodprøve kontrolleres for å utelukke tegn til ”myositt” (se også Differensialdiagnoser nedenfor).
Klassifikasjonskriterier
Foreslåtte nye (2012) EULAR/ACR kriterier (litteratur: Dasgupta B, 2012)
A. Forutsetning:
- Alder minst 50 år ved debut
- Skuldersmerter bilateralt
- SR og/eller CRP forhøyet
B. I tillegg: Skår/vekting: minst 4 taler for PMR:
| Morgenstiv minst 45min | 2 |
| Hofter: smerte eller redusert bevegelighet | 1 |
| Fravær av RF eller ACPA (a-CCP) i blodprøver | 2 |
| Fravær av annen leddaffeksjon | 1 |
C. Ved bruk av ultralyd:
- Ett skulderledd med subdeltoid bursitt, bicepstendinitt og/eller glenohumoral synovitt og minst ett hofteledd med synovitt eller tokanter-bursitt = 1 poeng i tillegg
- Begge skuldre med subdeltoid bursitt, biceps tenosynovitt eller glenohumoral synovitt = 1 poeng i tillegg
Lignende tilstander / differensialdiagnoser
Polymyalgia revmatika er oftest lett gjenkjennelig, men i kan ligne andre tilstander:
- Addisons sykdom (Kortisol-mangel). Utmattelse, svimmelhet, vekttap, normale inflammasjonsprøver (SR og CRP), kan oppstå etter avsluttet kortison-behandling (sekundær Addisons) eller som egen (primær) sykdom.
- Aclasta -infusjon (zolendronate) mot osteoporose kan i løpet av få døgn utløse et PMR-lignende sykdomsbilde. God effekt av prednisolon og et kortvarig sykdomsforløp forventes.
- COVID- 19 vaksine kan også utløse et PMR-lignende sykdomsbilde. Noen voil ha behov for prednisolon. Symptomene går vanligvis raskere over enn ved klassisk PMR (Nielsen AW, 2022)
- Fibromyalgi. Kroniske smerter i årevis, oftest kvinner, normale inflammasjonsprøver (SR og CRP), øm ved palpasjon (tenderpoints)
- Frozen shoulder (og andre skulder-sykdommer). Begynner i en skulder, normale inflammasjons-parametere (senkningsreaksjon / SR og CRP)
- Hypothyreose (lavt stoffskifte). Vektøkning, lav f-T4 og høy TSH i blodprøver. Infeksjoner med feber, symptomer fra primært infeksjons-fokus. Opportunistiske infeksjoner. Tropesykdommer
- Parkinsons sykdom og parkinsonisme. Stivhet (rigiditet), men normale inflammasjonsprøver (SR, CRP), Tremor
- Polymyositt. Kraftsvikt, høy kreatin kinase (CK) i blodet, ikke alle har smerter (40%), (morgen-) stivhet i muskler lite uttalt.
- RS3PE Remitting seronegativ, symmetric synovitis with pitting oedema. Hevelser / ødem på håndrygger, leddbetennelser (Artritt)
- Revmatoid artritt (leddgikt). Særlig ved debut i høy alder kan RA ha muskelsmerter og stivhet, artritt i finger- og tå-ledd er uvanlig ved PMR, de fleste har anti-CCP i serum (ACPA-antistoff).
- Stiff person syndrom (nevrologisk sykdom). Ekstrem stramme rygg og magemuskler, bisarre bevegelser, kramper, normale inflammasjons-parametere (senkningsreaksjon / SR og CRP).
- Temporalis arteritt. Ny hodepine (oftest tinning eller bakhodet).
- VEXAS syndrom. Kronisk revmatisk betennelse blant middelaldrende menn og skyldes en tilkommet gen-mutasjon.
Behandling
Før behandlingen startes er det viktig å være oppklart om sykdommen og hva behandlingsmålet er, samt bivirkninger som kan oppstå. Ved sikker diagnose begynnes behandlingen straks. En bør vurdere om diabetes (sukkersyke), glaukom (grønn stær), osteoporose (benskjørhet) eller magesår foreligger. En kommer ikke utenom behandling med prednisolon som ofte forverrer disse tilstandene under behandlingen.
NSAIDs: Svært få, kanskje under 5 % av pasienter med PMR egner seg for behandling med NSAIDs. Hvis startbehandling med NSAIDs velges, bør effekten vurderes innen 3 – 7 dager og ny behandling eventuelt institueres. Ved arteritis temporalis skal ikke NSAIDs forsøkes som monoterapi. Kombinasjon av NSAIDs og kortikosteroider øker risikoen for gastrointestinal blødning, noe som særlig blant eldre er en alvorlig bivirkning.
Prednisolon i behandling av PMR. Det finnes ingen gode alternativer til Prednisolon.
- Startdose Prednisolon 15 – 25 mg/døgn er tilstrekkelig.
- Behandlingsrespons er individuell, men effekten kommer i løpet av få dager, og en nedtrapping av dosen begynner. Dersom ikke 90% av symptomene går tilbake innen 3-4 dager kan dosen økes til 30mg/dag, eller det gjøres en nærmere vurdering av differensialdiagnoser (se ovenfor). Dosen reduseres deretter gradvis.
- Prednisolon tas om morgenen, alternativt tas 2/3 av dosen om morgenen, 1/3 på ettermiddagen.
- Det finnes mange forslag til nedtrappingsplaner, men individuelle forskjeller i sykdomsforløp gjør at tilpasninger alltid må vurderes. Noen anbefaler å redusere prednisolon-dosen med 2.5 mg hver måned til den er 10 mg daglig, deretter en langsommere reduksjon (referanse: Lundberg IE, 2022). Klinisk erfaring tilsier også at en ved ukomplisert forløp kan redusere noe raskere, slik at prednisolon-dosen innen 4-8 uker er 10mg/dag, forutsatt normal, eller nærmest normal CRP og SR under behandlingen.
- Innen 6 måneder er en prednisolon-dose på 7,5-5mg daglig realistisk å oppnå.
- Langsom videre dose-reduksjon frem mot avslutningsforsøk etter ca. ett års behandling er aktuelt å forsøke. Noen trenger likevel behandling over lengre tid, opp til flere år. Dette gjelder særlig der også større blodårer er angrepet (vaskulitt i store kar, non-kranial storkarsvaskulitt).
- Tilbakefall under dosereduksjonen er vanlig når man forsøker lavest mulig dose. CRP forventes å stige ved økende sykdomsaktivitet. Ved tilbakefall (ses hos 50%) økes prednisolon til dosen som sist hadde tilstrekkelig effekt. Tilfeller med samtidig vaskulitt i store arterier vil ofte trenge høyere prednisolon-dose og lengre behandlingsvarighet (Gonzalez-Gay, 2017).
- Ved tilbakefall (stive, smertefulle muskler særlig om morgenen og økende CRP i blodprøve) økes Prednisolon til den siste effektive dosen (ikke startdosen).
- Månedlige CRP-kontroller, fortrinnsvis via fastlegen kan bidra til sikrere oppfølging.
For å redusere risiko for benskjørhet (osteoporose) ved prednisolon-behandling gis kalsium og D-vitamintilskudd (for eksempel Calcigran Forte 1000mg/800IE, 1 tygge-tabletter om kvelden). Vurder henvisning til bentetthetsmåling. Blodsukker kontrolleres før og etter start med Prednisolon for å utelukke diabetes mellitus (Type2) som kan utløses av Prednisolon.
Andre medikamenter mot PMR
Metotreksat i lave doser (7,5-10mg/uke) kan redusere behovet for prednisolon hos enkelte (referanse: Lundberg IE, 2022), men virkningen er klart dårligere dokumentert enn ved leddgikt (revmatoid artritt). Metotreksat er ikke standard-behandlingen ved PMR, selv om EULAR-organisasjonen anbefaler bruk i noen tilfeller (referanse: Steel L, 2016).
Azathioprin (Imurel) mot PMR kan ha en tilleggseffekt til prednisolon (referanse: de Silva M, 1986) men er lite undersøkt, og effekten regnes som usikker.
Leflunomid (Arava) er lite brukt mot PMR, og data fra større studier mangler. Medikamentet kan medføre bivirkninger (blant annet leverskade).
Biologisk behandling med tocilizumab (RoActemra) initialt kombinert med prednisolon har i studier vist usikker effekt. Erfaringer tyder likevel på at medikamentet kan ha effekt hos noen. Virkningen kommer langsommere (2-4 uker) enn ved prednisolon, men kan bidra til at prednisolon kan avsluttes raskere (etter 6 måneder hos noen). Behandlingen har risiko for alvorlige bivirkninger, særlig infeksjoner. Tocilizumab er (per 2023) ikke godkjent indikasjon for PMR. Slik utprøvende, biologisk behandling tilsier at en må få ekstra grundig informasjon og oppfølging, fortrinnsvis på et universitetssykehus. TNF-hemmere har i studier vist motstridene resultater for virkning og anbefales vanligvis ikke mot PMR (referanse: Kreiner F, 2010; Lundberg IE, 2022). Secukinumab (Cosentyx) har ikke vist sikker effekt, og data for abatacept (Orencia) er for sparsomme (pr 2023). JAK-hemmere kan virke lovende, men det gjenstår (pr 2023) å vise om JAK-hemmere som tofacitinib/Xeljanz og baricitinib/Olumiant vil få en plass i behandlingen på sikt (referanse: Ma X, 2023).
Sykdomsforløp og prognose
Etter oppstart av prednisolon bør blodsukker kontrolleres fordi kortison kan utløse diabetes hos disponerte personer. Også blodtrykk bør måles for å utelukke stigende verdier under behandlingen. Osteoporose/benskjørhet kan oppstå ved langvarig prednisolon-behandling og forebyggende tiltak er aktuelt. Disse omfatter vurdering på å utføre DEXA-måling. I milde tilfeller kan prednisolon-behandlingen avsluttes innen ett år. Vanskelige tilfeller kan kreve flere års behandling. Selv om plagene initialt er betydelige, er prognosen god.
EULAR anbefalinger om utredning, behandling og oppfølging (Referanse: Dejaco C, 2015)
Metodebok Norsk Revmatologisk Forening/Legeforeningen
Litteratur
- Acharya S, 2022
- Lundberg IE, 2022
- Castaneda S, 2019
- Gonzalez-Gay, 2017
- Nesher G, 2016
- Weyand CM, 2014
- Grans Kompendium i Revmatologi

