Definisjon
Diffus alveolær lungeblødning er betennelse eller annen skade på små blodårer som medfører blødninger i lungene. Skaden gjør at blod trenger ut av blodårene og inn i alveolene som ellers er fylt med luft. Blødningen omfatter ofte begge lunger og flere lungelapper. Lungeblødningen kan skyldes en bakenforliggende revmatisk sykdom som ANCA-vaskulitt (GPA, MPA), sjeldnere ved systemisk lupus (SLE) eller antifosfolipid syndrom (referanse: Huges KT, 2017), men den kan også være uten kjent årsak (idiopatisk) (referanse: Madu A, 2021).
Årsaker
Lungeblødning ved revmatisk sykdom skyldes ofte revmatisk/autoimmun betennelse i små blodårer (kapillaritt). Andre årsaker er blødning dersom utposning på blodårer (aneurismer) sprekker eller skader ved forgiftninger, infeksjoner eller allergiske/hypersensitivitets-reaksjoner. Ikke-autoimmune årsaker til lungeblødning er akutt respiratory distress syndrome (ARDS), bronkialcyster, bronkiektasier, fremmedlegeme, hemosiderose (idiopatisk pulmonal), lungekreft, blodpropp/lungeemboli, lungeødem, medikamenter (blodfortynnende/antikoagulantia, amidarone, leflunomid), sykdom i hjerteklaff/mitralstenose, pulmonal hypertensjon, rusmidler som inhaleres (crack-kokain), etter transplantasjon (benmarg, lunger) eller tuberkulose.
Symptomer
Symptomene på lungeblødning varierer fra å være milde over flere dager til å utvikle seg over få timer.
- Hoste og tung pust som øker på er alarmerende.
- Enkelte hoster opp litt blod eller blodig slim.
- Slapphet på grunn av fallende blodprosent (hemoglobin) i blodprøver (anemi).
- Lungeblødning på grunn av kapillaritt ved revmatisk sykdom oppstår ofte i løpet av få dager og tidlig i sykdomsforløpet, alternativt hvis behandlingen er avsluttet for tidlig.
- Ved mindre blødninger foreligger få eller ingen symptomer, mens større blødninger raskt medfører pustevansker.
Undersøkelser
Sykehistorien bør kartlegge tegn til bakenforliggende revmatisk eller annen autoimmun sykdom (se årsaker ovenfor), kjent lungesykdom, økt generell blødningstendens, infeksjoner (tuberkulose), inhalerte rusmidler (kokain) og medikamenter (blodfortynnende/antikoagulantia).
Klinisk undersøkelse kan være helt upåfallende, også ved auskultasjon av lungene. Svekket respirasjonslyd senere i forløpet kan påvises og en finner da rask pustefrekvens (tachypne).
Blodprøver viser et fall i blodprosent/hemoglobin (blødningsanemi ), ofte også økt antall hvite blodlegemer/leukocytose. Lett eller moderat forhøyede betennelsesprøver (CRP og SR) er vanlig. Dersom årsaken ikke er klar, er omfattende laboratorie-utredning aktuelt. Et utvalg prøver: ANA , anti-DNA (SLE), anti-histoner (medikamentutløst SLE), ANCA (PR3, MPO), Antifosfolipid antistoff (lupus antikoagulant, anti-kardiolipin, anti-beta2GP), anti-GBM, Anti-transgutaminase eller anti-endomysiale IgA antistoff (cøliaki og pulmonal hemosiderose = Lane-Hamilton syndrom), celletellinger (Hb, Leukocytter med diff.telling, trombocytter), Elektroforese (monoklonalt immunglobulin), Hepatitt C og HIV antistoff, Komplement C3, C4, CH50, kryoglobuliner, Lever og nyre-funksjonsprøver, Pro-BNP (pulmonal hypertensjon), streptokokk antistoff eller blodkulturer. IGRA-test (tuberkulose). Urin-stiks hører også med (for å utelukke tegn til samtidig nyrebetennelse).
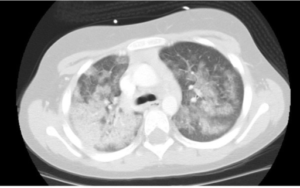
Bildediagnostikk. Røntgen eller CT-undersøkelse av lungene viser nye, diffuse fortetninger (mattglass). Disse kan bildediagnostisk være vanskelig å skille fra infeksjon.
- Bronkoskopi utføres av lungeleger. Ved skylling (Bronkio-alveolær lavage) påvises blødning. Under mikroskop kan makrofager som inneholder hemosiderin påvises
- Lungefunksjons-tester kan vise høye verdier for DLCO (på grunn av høyt nivå hemoglobin som fjerner karbon-mono-oksyd i lungene). Lungefunksjonstester er ikke gjennomførbare ved alvorlig lungeblødning.
Tilstander der lungeblødning kan oppstå
Vaskulitt
- Behcets
- EGPA / Churg-Strauss vaskulitt
- Kryoglobulinemi
- GPA/Wegeners
- Henoch-Schönlein (IgA vaskulitt)
- IgA nefropati
- MPA (mikroskopisk polyangiitt)
- Paucimmun nefropati
Bindevevssykdommer
- Antifosfolipidsyndrom
- MCTD
- Polymyositt
- Revmatoid artritt (Leddgikt)
- Stills sykdom i voksen alder (Adult Stills)
- Systemisk Lupus / SLE
- Systemisk sklerose
Infeksjoner
- Infeksiøs endokarditt
- Leptospirose
- Mykobakterier
Medikamenter
- Antikoagulasjon (Blodfortynnende)
Andre årsaker
- Amyloidose (slimhinneblødninger)
- Anti-GBM (Goodpastures syndrom)
- Avstøtningsreaksjon etter lungetransplantasjon eller hematopoetisk celletransplantasjon
- Idiopatisk pulmonal hemosiderose
- Isolert pulmonal kapillaritt
- Kokain (bronkiale spasmer, hemoptyse, eosinofili, mentale forstyrrelser)
- Lungekreft
- Makrofag aktiveringssyndrom (MAS)
- Mitralstenose
- Pulmonal (Thoracic) endometriose
- Residiverende menstruasjonsrelatert hemoptyse
- Hemothoraks
- Pneumothoraks
- Sport med overbelastning av lunger (Trenings-utløst lungeblødning) (referanse: Diwakar A, 2014)
- Veno-okklusiv sykdom i lunger (Lungeemboli)
Behandling
Inflammatorisk årsak (kapillaritt) behandles med immunsuppressiva intravenøst som metylprednisolon (Solu-Medrol), cyklofosfamid (Sendoxan), rituksimab (MabThera). Plasmaferese overveies ved Anti-GBM (Goodpastures syndrom). Respiratorbehandling kan være nødvendig i en periode på opptil flere uker. ECMO-behandling (Hjerte-lunge maskin) kan i spesielle tilfeller ved være livreddende (referanse: Arora R, 2014)
Prognose
Lungeblødning er alvorlig, men med tidlig behandling er den medisinske prognosen likevel god dersom det ikke foreligger ytterligere komplikasjoner eller blødningen er for stor.
Litteratur
- Morales-Nebrada L, 2018 (Lupus/SLE)
- Stoots SA, 2019 (Antifosfolipid syndrom)
- Gulati K, 2018 (Anti-GBM)
- Nasser M, 2018 (Vaskulitt)
- Shee B, 2019 (diverse årsaker, oversikt)
- Grans Kompendium i Revmatologi

