Definisjon
Retroperitoneal fibrose kjennetegnes ved at arrvev (fibrose) dannes i mageområdet omkring, urinledere (mellom nyrer og urinblæren), omkring hovedpulsåren (aorta), nyrer og andre strukturer i bakre del av mageområdet (det retro-peritoneale rom; illustrasjonen over). Sykdommen er ofte uten symptomer før det går utover nyrene med redusert nyrefunksjon og høyt blodtrykk. Noen av tilfellene skyldes IgG4 relatert sykdom, men de fleste er uten kjent årsak (idiopatisk). Mer sjelden ses sammenheng med infeksjon, legemidler eller kreft (referanse: Lon I, 2022). Kombinasjonen av retroperitoneal fibrose og betennelse rundt aorta (periaortitt) betegnes som Ormonds sykdom (referanse: Prucha M, 2015).
Retroperitoneal fibrose omfatter periaortitt, kronisk aortitt, inflammatorisk abdominalt aortaaneurisme og fibrose som kan lokaliseres i omgivelsene rundt et betent aortaaneurisme. Kmbinasjonen av retroperitoneal fibrose og betennelse rundt aorta (periaortitt) betegnes som Ormonds sykdom.
Sykdomsårsak
Utløsende sykdomsårsak er ukjent i ca. 2/3 av tilfellene (idiopatisk). Andre tilfeller relateres til samtidig kreftsykdom eller infeksjon (tuberkulose og andre). Enkelte medikamenter mistenkes også (betablokkere, migrenemiddel, infliksimab, etanercept og andre) (referanse: Yachoui R, 2015; Lon I, 2022). Både tobakk og asbest relateres også til sykdommen. Studier tyder på at en kombinasjon av tobakk og asbest øker risikoen for retroperitoneal fibrose 8-12 ganger (referanse: Lon I, 2022). Når sykdommen har startet, oppstår en vedvarende autoimmun prosess. Ofte foreligger forhøyet immunglobulin IgG-4 i blodprøver og i vevsprøve. Retroperitoneal fibrose da klassifiseres blant IgG4 relaterte sykdommer.
Forekomst
En har beregnet at 1,3 nye tilfeller/100.000 innbyggere oppstår hvert år (referanse: van Bommel EF 2009). Det tilsvarer ca. 70 nye tilfeller i Norge hvert år. Menn i 50-65 års alder angripes oftest. Omtrent 45% av tilfellene kan relateres til IgG4 relatert sykdom (referanse: Lomborg N, 2019). Periaortal infiltrasjon (periaortitt) tyder på IgG4-relatert sykdom. Når sykdommen ikke relateres til IgG4-sykdom, foreligger noe økt risiko for bakenforliggende kreft-sykdom, men i de aller fleste tilfellene foreligger ingen disponerende tilstand (idiopatisk).
Symptomer
- Tidlige symptomer er nesten umulig å gjenkjenne. Sykdommen utvikler seg over måneder-år, uten å medføre særlig sykdomsfølelse, smerter eller andre symptomer. Allmennsymptomer senere i forløpet kan omfatte slapphet, kvalme, vekttap, utmattelse, smerter og ubehag i ryggen eller mageområdet.
- Voksende fibrotisk arrvev kan på lengre sikt fortrenge normalt vev, særlig i nivå med korsryggens lumbalvirvel L4 og L5 og forårsake tranghet med tilhørende symptomer fra mage-område (abdominalt). Dersom urinveier angripes slik at urinavløpet fra nyrene hindres, oppstår vann-nyre (hydronefrose) med utvikling av redusert nyrefunksjon på sikt. Symptomene er da dump, stillingsuavhengig smerte i lumbalcolumna og eller flankene.
- Utstråling til lysker og nedre del av mageområdet eller testikler hos menn kan forekomme. Forutgående symptomer med nyrekolikk forekommer. Vena cava kompresjon kan medføre ødemer og klaudikasjon i underekstremiteter.
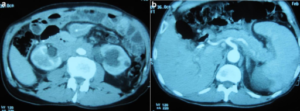
Undersøkelser
Sykehistorien dekker aktuelle symptomer og disposisjoner, særlig blant personer i mest utsatt alder (se ovenfor). Fordi tilstanden ofte oppdages tilfeldig på CT- eller MR-bilder, er slike bilder av interesse dersom de er gjort (av andre årsaker) tidligere.
Klinisk kan feber, uforklarlig vekttap, blodpropper og høyt blodtrykk påvises i neon tilfeller. Dersom portvenen (vena cava) er komprimert, kan en finne tegn til dyp venetrombose (blodpropp) og hevelser i begge ben.
Blodprøver: Ofte (men ikke alltid) ses tegn til betennelse med noe forhøyet CRP og senkningsreaksjon (SR), noen har forhøyet IgG-4 i forhold til total IgG (høy IgG4/IgG ratio), alkalisk fosfatase (ALP) er ofte forhøyet, anti-nukleære faktorer (ANA) kan være (uspesifikt) forhøyet, elektroforese viser ofte polyklonal hyper-gammaglobulinemi.
Bildediagnostikk: Ultralyd-, CT- eller MR-undersøkelser viser fortykket vev omkring urinledere, nyrer og aorta. Vann-nyre (hydronefrose) påvises i mer enn 50% av tilfellene. PET/CT har vist seg nyttig i diagnostikk og oppfølging. En finner sammenhengende fibrotiske masser med «bindevev» rund aorta (periaortitt, kronisk aortitt) og andre strukturer retro-peritonealt som lader FDG (fluor-deoksy-glukose) ved PET/CT undersøkelse. Dersom hovedpulsåren (aorta) er angrepet, kan blodåreveggen svekkes, slik at blodåren utvider seg på sikt (aneurisme). Kontroll med CT- eller ultralydundersøkelser kan da være aktuelt over en periode på flere år.
Vevsprøve (biopsi) gjøres om mulig ved kikkehullkirurgi (laparoskopisk), dersom symptomer og funn ved CT-undersøkelse ikke er typisk, kreftsykdom eller infeksjon mistenkes eller responsen på behandling (se nedenfor) ikke er som forventet. Ved non-IgG4 sykdom påvises hyalin fibrose, men fravær av mer typiske tegn til IgG4 relatert sykdom (fremtredende formet fibrose, obliterativ flebitt, og eosinofile celler, samt mange IgG4 celler (referanse: Khosroshahi A, 2013).
Diagnose
Diagnosen retroperitoneal fibrose mistenkes ved at typiske forandringer vises ved ultralyd-, CT- eller MR-undersøkelser viser fortykket vev omkring urinledere, nyrer og aorta. Hydronefrose (vann-nyre) påvises i mer enn 50% av tilfellene. PET/CT har også vist seg nyttig i diagnostikk og oppfølging. Det finnes ingen spesiell test for sykdommen.
Lignede tilstander/differensialdiagnoser
Kreftsvulster må utelukkes så langt som mulig, selv om vevsprøve (biopsi) ikke alltid er mulig eller tilrådelig. Blant kreftsvulster forekommer Sarkomer, Hemo-blastomer, Nevro-blastomer og metastaser. Lignende, men godartede forendringer kan foreligge ved sarkoidose. Fortykkelse av selve karveggen og andre utsatte steder som aorta-bue og dens grener); aterosklerose, non-kranial storkarsvaskulitt /kjempecelle-arteritt, Takayasus arteritt.
Behandling
Dersom urinveiene er obstruert, er innsetting av stenter (rør) eller kirurgiske inngrep nødvendig. Stenter kan settes inn via cystoskop (urologisk).
Medikamentelt responderer sykdommen (80-95%) på kortikosteroider (kortison) som brukes initialt i høye doser (Solu-Medrol eller Prednisolon 1mg/kg/d), men mange får tilbakefall når dosen reduseres til lave verdier (under 5-15 mg/dag) (referanse: van Bommel et al., 2007). Ofte suppleres derfor med annen immundempende behandling som mykofenolat-mofetil (CellCept), (referanse: Adler et al., 2008), metotreksat eller azathioprin (Imurel). Også tamoksifen SERM (østrogen-reseptor-antagonist kan ha virkning (referanse van Bommel et al., 2013). Blant biologiske legemidler kan rituksimab (MabThera, Rixathon) og tocilizumab (RoActemra) være aktuelle (referanse: Catanoso et al., 2012, Vaglio et al., 2013). Andre alternativer er cyclophosphamid (Sendoxan) og ciclosporin A (referanse: Binder et al., 2012, Marzano et al., 2001).
Oppfølging
Målet med behandlingen er å gjenopprettrette normal nyrefunksjon og hindre at andre organer skades. Ved oppfølgningen skal en ikke overse utvikling av aneurismer (utposinger) på hovedpulsåren (aorta) og hindre tilbakefall. Ved immundempende behandling (utenom prednisolon) skal blodprøver kontrolleres regelmessig (via fastlege), og spesialist (oftest revmatolog) konsulteres regelmessig. Prednisolon kan forårsake osteoporose, slik at måling av benmasse (DEXA-måling) og forebyggende tiltak kan være aktuelle.
Prognose
Behandlingen medfører at sykdommen stanses i de aller fleste tilfeller (referanse: Yachoui R, 2015). Forløpet kan følges ved ultralyd- CT-, MR- eller PET/CT– undersøkelser. Utvikling av hydronefrose (ved ureter-obstruksjon) og aorta-aneurisme (i forløpet av betennelsesaktig aortitt) er viktig å oppdage. Medikament-dosene kan ofte reduseres og behandlingen avsluttes etter noen år.
Litteratur
- Engelsgjerd JS, 2022
- Runowska M, 2016
- Prucha M, 2015
- Dyer A, 2014
- Zhao J, 2019
- Grans Kompendium i Revmatologi

