Definisjon
Takayasus arteritt er en autoimmun vaskulitt-sykdom som angriper store pulsårer (arterier), oftest blant unge kvinner fra tenårene og til 40 års alder, sjeldnere hos middelaldrende voksen alder (40-50 år) og blant menn. Etter 50 års alder er sykdommen nærmest fraværende. Takayasus arteritt blant barn er beskrevet på egen side. Tidlige symptomer er ny slitenhet, febertendens og smerter eller ubehag over de angrepne blodårene på halsen eller i brystet, sjeldnere i mageområdet eller bena. Blodprøver viser tegn til revmatisk betennelse med høy CRP og senkningsreaksjon (SR) (referanse: Esatoglu SN, 2022).
Forekomst
Takayasus arteritt defineres som en sjelden sykdom, selv om bedre undersøkelsesteknikker avdekker sykdommen oftere nå enn tidligere. Norske data tyder på at antall tilfeller er 17-28 per million innbyggere, noe som tilsvarer mellom 91 og 150 tilfeller i Norge. Forekomsten er relativt vanligere blant asiater og afrikanere som bor i Norge, noe som skyldes en viss genetisk disposisjon. Asiater og afrikanere har ofte også en mer utbredt sykdom enn etnisk norske. Alder ved sykdomsdebut er i gjennomsnitt 32 år (referanse: Gudbrandsson B, 2016).
Sykdomsårsak
Man vet ikke årsaken til Takayasus arteritt, men genetisk disposisjon betyr noe. Når sykdommen har begynt, angriper eget immunsystem ved en feil kroppens eget vev (proteiner i arterie-veggen). Takayasus arteritt er dermed en autoimmun sykdom (referanse: Tombetti E, 2019).
Symptomer
Sjeldenhet og mangel på spesielle tester bidrar til at symptomene på Takayasus arteritt ofte blir gjenkjent sent i sykdomsforløpet, noe som er uheldig, fordi tidlig behandling kan hindre at varige skader oppstår (referanse: Kim ESH, 2018).
Debut. Vanlige symptomer er generell utmattelse, nattesvette, litt feber, leddsmerter eller leddbetennelse (artritt). Noen merker også smerter over angrepne pulsårer på halsen (carotidyni), i brystet eller i mageområdet (referanse: Maita H, 2023). Enkelte får også hudforandringer i form av «knuterosen»/erythema nodosum (referanse: Gupta M, 2013).
Senere i forløpet ses klaudikasjon i form av smerter i armene, særlig ved arbeid når armene er hevet. Smerten gir seg raskt når armene tas ned og i hvile. Klaudikasjon skyldes mangel på blod og oksygen til muskler. Dette oppstår hvis pulsårer til armene ikke lenger leverer nok blod (referanse: Ceasar-Peterson S, 2023).
Carotidyni er smerter på siden av halsen som kan tyde på at hals-pulsåren er angrepet (referanse: Maita H, 2023).
Smerter i brystet kan også skyldes betente pulsårer eller angina pectoris dersom hjertets koronar-årer (kransarterier) er trange, selv blant hos unge mennesker. Hjerteinfarkt forekommer sjelden, men er observert (referanse: Wang Y, 2020).
Slag. Redusert gjennomblødning i pulsårer til hodet kan medføre svimmelhet og flimring for øynene under fysisk aktivitet. Bevissthets-tap eller hjerneslag er sjelden. Størst risiko foreligger hvis blodårer på halsen er angrepet over tid og før sykdomsbehandlingen har begynt (referanse: Roy AT, 2022).
Synsforstyrrelser kan omfatte plutselig synstap ved redusert blodtilførsel til netthinnen eller synsnerven. Gradvis redusert syn kan oppstå som følge av uskarp linse/grå stær (katarakt) og, særlig etter mye kortison/prednisolon-behandling (referanse: Szydełko-Paśko A, 2023),
Undersøkelser
Vurdering av sykdomsutbredelse, sykdomsaktivitet og skade krever grundig vurdering og en kombinasjon av ulike undersøkelsesmetoder (referanse: Misra DP, 2022).
Sykehistorien kan avdekke initialt uklar betennelsestilstand som vedvarer hos unge kvinner. Tidlige symptomer som påfallende nattesvette, lett feber eller smerter på halsen er aktuelle. Senere i forløpet kan puls og blodtrykk være fraværende eller nedsatt på en en arm. Sykehistorien kan så rettes spesifikt mot andre aktuelle symptomer (se ovenfor) (referanse: Zhou J, 2021).
Klinisk undersøkelse skal i første omgang kartlegge sykdommen og utelukke andre årsaker til symptomene (differensialdiagnoser). Puls registreres ved begge håndledd (arteria radialis), i føtter (arteria tibialis posterior og dorsalis pedis), halsen (arteria carotis). Blodtrykket måles på begge armer (og på begge ben dersom arteriene til begge armer er angrepet). Med stetoskop lyttes (auskultasjon) etter tegn på trange blodårer (stenose-lyder) over hjertet, ut mot armene (arteria subclavia og brachialis), på halsen (arteria carotis og vertebralis) og over mageområdet (aorta og nyre-arterier). Dersom det foreligger symptomer fra huden, undersøkes denne nærmere (erythema nodosum, sirkulasjons-forstyrrelser). Eventuelle nevrologiske tegn, vurderes også nærmere (referanse: Zhou J, 2021).
Blodprøver. Tegn på betennelse med forhøyet C-reaktivt protein (CRP) ses (nesten) alltid når sykdommen er aktiv. Senkningsreaksjon (SR) er vanligvis også høy. Under behandling med tocilizumab (RoActemra) er disse imidlertid mindre nyttige). Normale funn i revma-prøver (antistoff) som anti-CCP, ANA og ANCA (referanse: Tombetti E, 2019).
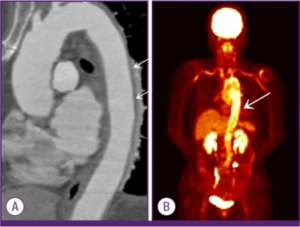
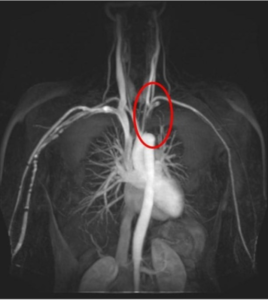
Bilde-diagnostikk. Ved mistanke om Takayasus arteritt bør pulsårene undersøkes systematisk med CT- eller MR -angiografi (med kontrastmiddel). En kan påvise trange årer og/eller sjeldnere utposninger (aneurismer) på arteriene. MR kan i tillegg vise tegn til betennelse i blodåreveggen. Iblant brukes også PET/CT som kan vise pågående sykdomsaktivitet og hvilke arterier som er angrepet. PET/CT kan vise tegn til sykdomsaktivitet selv om behandlingen synes å være effektiv. Årsaken kan være at også arr-forandringer synes på PET/CT, eller at en lavgradig sykdomsaktivitet foreligger. Sist nevnte øker risikoen for sykdomsresidiv hvis behandlingen trappes ned (referanse: de Souza Santos MP, 2022). Ultralyd av pulsårer på halsen er også nyttig for å vurdere om vaskulitt foreligger, selv om hovedpulsåren (aorta) ikke kan vurderes i hele sin lengde (referanse: Dejaco C, 2018). Utvidelse av pulsårer (aneurismer) kan oppstå når arterieveggen er svekket av betennelse. Ved Takayasus arteritt er aneurismer en alvorlig komplikasjon som må følges nøye opp (referanse: Cheng F, 2020).
Diagnosen
Kronisk betennelse med forhøyede betennelsesprøve (CRP, SR) i blodet hos unge kvinner er ofte utgangspunktet for nærmere utredning. Diagnosen stilles etter grundig vurdering av øvrige symptomer og undersøkelser, inklusiv bildediagnostikk. Klassifikasjonskriterier (se nedenfor) fanger ikke opp de tidligste symptomene og er tiltenkt forskning der diagnosen er sikker. Kriteriene gjenspeiler likevel typisk trekk ved sykdommen.
ACR/EULAR klassifikasjonskriterier (2022) (Grayson PM, 2022))Kriteriene baseres på vekting og av poeng-score og krever følgende:
| |||
| Kliniske kriterier | pkt | Bildediagnostikk | pkt |
| Kvinnelig kjønn | +1 | Antall angrepne arterier (stenose, okklusjon, aneurisme) i områdene: thorakal aorta, abdominal aorta, mesenterica, ve. eller hø. carotider, ve. eller hø. subclavia, ve. eller hø. nyrearterier. VELG EN AV FØLGENDE TRE: | |
| Angina eller iskemisk hjerte/kardial smerte | +2 | -Ett av arterie-områdene (se ovenfor) | +1 |
| Klaudikasjon i arm eller ben | +2 | -To av arterieområdene | +2 |
| Vaskulær stenoselyd ved undersøkelse/auskultasjon av aorta, carotider, subclavia axillaris renalis eller iliofemoralis | +2 | -Tre av arterieområdene | +3 |
| Pulsreduksjon i arm i a. axillaris, brachialis eller radialis | +2 | Symmetrisk angrep på arterie-par (stenose, okklusjon eller aneurismer påvist ved angiografi eller ultralyd) | +1 |
| Carotis-ømhet eller redusert/fraværende puls | +2 | Abdominal affeksjon (stenose, okklusjon eller aneurisme påvist ved angiografi eller ultralyd av abdominal aorta , nyre eller mesenterial-arterier) | +3 |
| Systolisk blodtrykksforskjell ≥ 20 mmHg | +1 | ||
| For klassifikasjon av diagnosen Takayasus arteritt kreves ≥ 6 punkter. Sens. 93,8%, spes. 99,2% |
ACR 1990, klassifikasjonskriterier (Arend WP, 1990)
3 eller flere av disse 6 skal oppfylles:
- Debutalder <40 år
- Symptomer på redusert sirkulasjon (klaudikasjon)
- Redusert puls i en eller begge armer
- Blodtrykksforskjell >10mmHg (systolisk) mellom armene.
- Bilyd over aorta (hovedpulsåren) eller a. Pulmonalis (lungepulsåre)
- Angiografi: Avsmalning av aorta, dens primære grener eller proksimale arterier i over- eller under-ekstremiteter
- Ikke andre årsaker (arteriosklerose, dysplasi mm.)
- (sensitivitet 90.5%, spesifisitet 97.8)
Diagnostiske kriterier (Sharma / Ishikawa)
Forekomst av 2 hoved- eller ett hoved- og 2 minor eller 4 minor kriterier gir høy sannsynlighet for Takayasus arteritt.
Tre hovedkriterier:
- Stenose eller okklusjon i venstre arteria subclavia
- Stenose eller okklusjon i høyre arteria subclavia
- Minst en måned med symptomer i form av klaudikasjon, puls- eller blodtrykksforskjell forskjell, feber, smerte på hals eller forbigående synstap, uklart syn, synkope, dyspne eller hjertebank.
Ti minor kriterier
- Høy SR (>20mm)
- Øm over karotisarterier på en eller begge sider ved palpasjon (carotidyni)
- Høyt blodtrykk (vedvarende > 140/90 mmHg på arm eller >160/90 på legger)
- Aortainsuffisiens eller ektasi (auskultasjon, Doppler eller angiografi)
- Lungearterielesjon (stenose, okklusjon, aneurisme)
- Arteria carotis communis lesjon venstre side (stenose eller okklusjon)
- Truncus brachiocephalicus affeksjon med størst affeksjon i distale tredjedel
- Aorta thoracalis descendens affeksjon (stenose, dilatasjon eller aneurisme)
- Abdominal aorta lesjon (stenose, dilatasjon eller aneurisme)
- Koronararterie lesjon (påvist ved angiografi hos personer <30 år som ikke har hyperlipidemi eller diabetes mellitus)
Mer om Takayasus og kriterier her (Pereira et al)
Angiografiske kriterier (Referanse: Park M, 2005)
Fem hovedtyper av arterie-affeksjon etter hvilke arterier som er angrepet:
- Type I: Aortabuens grener
- Type IIa: Aorta ascendens. Aortabuen og de nærmeste grener
- Type IIb: Kombinasjon av Type IIa og Thorakale aorta descendens
- Type III: Thorakale aorta descendens. Abdominal aorta og/eller nyrearterier
- Type IV: Abdominal aorta og/eller nyrearterier
- Type V: Kombinasjon av Type IIa og Type IV
Sykdomsaktivitet (Referanse: Kerr, 1995)
Debut eller forverring av minst 2 av følgende:
- Tegn på systemisk betennelse
- Økte inflammasjonsparametere (senkningsreaksjon / SR, CRP)
- Debut eller forverring av vaskulær insuffisiens
- Angiografisk sykdomsprogresjon
Lignende tilstander / differensialdiagnoser
- Aterosklerose; Normal senkningsreaksjon (SR) og CRP, høyere alder og ved risikofaktorer
- Cogans syndrom (aorta)
- Disseksjon av pulsåre på halsen medfører ofte sterke smerter enn carotidyni ved Takayasus arteritt (referanse: Abbasi A, 2023)
- Fibromuskulær dysplasi: Normal senkningsreaksjon (SR) og CRP, kortere arterie-stenoser, høyt blodtrykk i ung alder (under 40 år), nyrearterier 80%, halspulsårer 75%, flere arterier samtidig hos 48%, ultralyd med Doppler, CT- og MR- angiografi (referanse: Sommer M, 2019).
- Infeksjoner
- Malignitet (kreft). Lymfom. Leukemi
- Non-kranial storkarsvaskulitt (uten temporalarterie-funn)
- Temporalis arteritt (alle er minst 50 år ved sykdomsdebut)
- Thoracic outlet syndrom: Avklemming av blodtilførsel ved kragebenet. Smerter i arm og/eller hals på en eller begge sider. Kan medføre anfallsvis svimmelhet som utløses av bevegelse av arm og skulder. Medfødt eller etter skade. Normale blodprøver.
Svangerskap
Planlegging. Takayasus arteritt angriper ofte unge, fertile kvinner. Vanligvis kan svangerskap gjennomføres, men spesialistvurdering på forhånd kan være avgjørende. Spesielt vurderes om betente, trange blodårer, mulige aneurismer (utposninger) og indre organer vil tåle den ekstra belastningen som et eventuelt svangerskap og fødsel innebærer. Også om medikamentene fortsatt kan brukes må gjennomgås.
Lege-undersøkelse med blodtrykks-målinger på begge overarmer og hvis trange årer der, måles også på legger. Puls i armer, føtter og på hals. En lytter (auskulterer) eventuelle bilyder på hals, over bryst og mageområdene. Det måles ”betennelsesprøver” som blodsenkning (SR) og CRP, samt undersøkelser for nyre funksjon (kreatinin, GFR). Ved mistanke om sykdomsmanifestasjoner vurderes også hjertet med EKG, ultralyd (ekkokardiografi) og pro-BNP i blodet. Ved svangerskaps-ønske og utvidet (aneurysmatisk/ektatisk) aorta ascendens anbefales operasjon i forkant dersom diameter fra 4-4,5 cm (referanse: Hiatzka LF et al, AccF/AHA Guidelines, Circulation 2010; Regitz-Zagrosek V European Guidelines, Euro Heart J 2011)
Sykdomsaktivitet og påvirkning av fosteret. En forventer ikke at svangerskapet verken forverrer eller forbedrer sykdoms-aktiviteten. Vanligvis påvirkes ikke fosteret av sykdommen, men statistisk er økt risiko for spontanabort, dødfødsel, tidligfødsel og svangerskaps-forgiftning (preeklampsi) rapportert. Studier viser at risikoen for komplikasjoner er størst når sykdommen er i en aktiv fase (referanse: Pedreira ALS, 2022). Årsaken kan være at blodåre-forandringer i nyrer, mage og tarmområdene medfører problemer med blodsirkulasjonen og komplikasjoner mot slutten av svangerskap i enkelte tilfeller. Også graden av betennelse, slik en kan måle ved CRP i blodprøve, kan være av betydning (referanse: Gavrizi SZ, 2022). En god og stabil behandling fra flere måneder før svangerskap anbefales derfor (referanse: Comarmond C, 2020). De fleste føder på vanlig, vaginal måte. Ved store blodåre-forandringer eller hvis hjertet er angrepet vurderes keisersnitt (sectio) for ikke å overbelaste disse organene under fødselen (Litteratur: Gudbrandsson B, 2016). Mer om svangerskap ved revmatiske sykdommer på egen side (Bindevevssykdommer.no).
Behandling
Medikamenter er viktig for vellykket behandling i aktiv sykdomsfase. Senere kan arr-forandringer medføre at tette blodårer trenger å åpnes ved blokking og stent eller forbigås ved by-pass operasjon. Imidlertid er utviklingen av tette blodårer ofte såpass langsom at kroppen selv rekker å utvikle og forstørre andre blodårer (kollateraler) som kan lede blodet frem. Før behandlingen starter er det viktig å informere om hensikten med behandlingen, hva den innebærer og behandlingsmålet. Utvidet informasjon og oppfølging kreves ved utprøvende behandling utenfor godkjent indikasjon. Informasjonen kan suppleres med skriftlig medikament-informasjon fra Norsk revmatologisk forening/Legeforeningen.
Hvis det er sykdomsaktivitet, er vanligste behandlingsprosedyre å starte med Prednisolon. Metotreksat blir ofte lagt til. I økende grad benyttes også biologiske legemidler (referanse: Tombetti E, 2019).
Prednisolon (kortison tabletter) er det viktigste medikamentet. Startdose er ofte relativ høy: 45-60 mg/dag. En reduserer ofte dosen med 10%/uke (5mg initialt). En lav dose 5-10 mg/dag) over noen år er ikke uvanlig behandling. Over halvparten av brukerne vil trenge et annet medikament i tillegg for å kunne redusere Prednisolon lettere uten tilbakefall av sykdommen (vennligst se nedenfor). Kalsium og D-vitamin. Ved lang tids behandling med kortison (måneder – noen år) forebygges benskjørhet (osteoporose) med kalsium og D-vitamin, for eksempel i form av Calcigran Forte tyggetabletter. En vurderer å måle om det foreligger osteoporose ved behandlingsstart og senere i forløpet.
Metotreksat velges ofte som tilleggs-behandling som gjør det lettere å gi lavere dose Prednisolon på sikt. Metotreksat kombineres oftest med Folsyre som er et B-vitamin for å redusere risiko for bivirkninger. Imurel tabletter er et alternativ dersom en ikke tåler Metotreksat. Effekten av mykofenolat (CellCept) er ikke like godt dokumentert.
Biologisk behandling. Dersom det etter noen måneder fortsatt er tegn til sykdomsaktivitet, vurderes indikasjon for biologisk behandling i tillegg til prednisolon og metotreksat. Infliksimab (Remicade / Remsima) er mest brukt. Høyere doser (og nivå i blodet) kan være nødvendig sammenlignet revmatoid artritt (RA) for å oppnå tilstrekkelig effekt. Remicade/Remsima (infliksimab) eller adalimumab som Humira er de vanligste brukte biologiske medikamentet. Etanercept for eksempel i form av Enbrel /Benepali brukes som utprøvende behandling i noen tilfeller. Tocilizumab (RoActemra) er rapportert å ha god effekt hos noen. Imidlertid faller CRP og senkningsreaksjonen (SR) under behandlingen med tocilizumab, uavhengig om medikamentet virker eller ikke. En må vurdere forventet nytte opp mot risiko i hvert tilfelle.
Jak-hemmere (tofacitinib, baricitinib, upadacitinib) er utprøvende behandling ved Takayasus arteritt. Medikamentene påvirker interferoner, cytokiner og kemokiner som er aktuelle deler i sykdomsutviklingen ved Takayasus arteritt. Det gjenstår å se om lovende rapporter basert på få pasienter holder seg i systematiske undersøkelser og om medikament-kombinasjoner er aktuelle for å kontrollere vanskelige tilfeller (referanse: Regnier P, 2020).
Stent. Hvis arterier er for trange, kan medisinsk behandling med såkalt ”percutan transluminal angioplastikk” (PTA) (“stent”) (“blokking”) vurderes. Ved aktiv sykdom må en være spesielt forsiktig med stent fordi blodåreveggen er skjør. Eldre observasjoner har tydet på stenter ved Takayasus arteritt lett tetter seg, slik at blodårene igjen blir trange. Nyere data indikerer imidlertid at sten kan være vellykket behandling i mange tilfeller (referanse: Joseph G, 2023).
By-pass kirurgi. Ved lange, trange områder i pulsårer (arterier), eller tette (okkluderte) årer kan ”by-pass operasjon” være aktuell behandling. Blodet kan dermed passere trange områder (referanse: Manson JC, 2018).
Aneurismer (utposning på arterier) kan opereres dersom de øker i størrelse. Diameteren på hovedpulsåren som går ut fra hjertet (aorta ascendens) vurderes for operasjon dersom diameteren øker eller er over 4,5 cm. Før svangerskap anbefales operasjon dersom diameteren på aorta ascendens er mer enn 4-4,5 cm (referanser: Hiatzka LF et al, AccF/AHA Guidelines, Circulation 2010; Regitz-Zagrosek V European Guidelines, Euro Heart J 2011). Samarbeid mellom kirurg og revmatolog er viktig for å finne optimalt tidspunkt for behandling.
Prognose
Overlevelsen ved Takayasus arteritt er god. Fem-års overlevelse er 80-90%, men avhengig av komplikasjoner og om sykdommen responderer bra på behandlingen. I Japan er 20 års overlevelse anslått til 73,5%.
Retningslinjer
EULAR 2018: Hellmich B, Ann Rheum Dis 2019
Litteratur
- Misra DP, 2022
- Agueda A, 2019
- Gudbrandsson B, 2016 (forekomst og sykdomskarakteristika i Norge)
- Gudbrandsson B, 2016 (svangerskap ved Takayasus arteritt)
- Natraj Setty HS, 2017
- Mykhtyar C, 2009 (EULAR recommendations)

