Definisjon
Behcets sykdom preges av tilbakevendende smertefulle sår i munnen og i underlivet, samt mulige komplikasjoner fra andre organer. Behcets sykdom regnes som en vaskulitt-sykdom, men også blant de autoinflammatoriske sykdommen. Sykdomsårsaken er ukjent, men en viss genetisk disposisjon foreligger hos mange. Ofte er sykdomsforløpet mildt og kan da ligne vanlige munnsår (aftøs stomatitt), herpes-virus eller munnsår av andre årsaker. Andre får alvorlige komplikasjoner også fra øyne, nervesystem og indre organer. Uansett medfører tilstanden redusert livskvalitet (referanse: Fabiani C, 2017). Blant sjeldne komplikasjoner er også blodpropper i vener (tromboembolier) eller utposning på pulsårer (aneurismer). Behandlingen er individuell og varierer fra ingen tiltak/observasjon, salve/kremer mot symptomene eller fast medikasjon (referanse: Abdil A, 2023). Behcets sykdom behandles av ulike spesialister. Avhengig av hvilke manifestasjoner som foreligger kan hudlege, øyelege, revmatolog, gastroenterolog (mage-tarm), nevrolog, hjertespesialist, indremedisiner og karkirurg være involvert.
Sykdomsårsak
Sykdomsårsaken (etiologien) er ikke klarlagt i detalj, men kan skyldes en kombinasjon av genetisk disposisjon (vevstypen HLA-B51 som er vanlig i Japan, Mellom-Østen og Tyrkia) og kontakt med bakterier eller virus. Vanligvis har ingen i nær familie Behcets, men familie-tilfeller er beskrevet. I sykdomsutviklingen, når tilstanden først har begynt (patogenesen), vil Heat shock protein-70 (HSP-70), tumor necrosis factor (TNF) og andre signalsubstanser i immunsystemet spille en rolle (referanse; Scherrer MAR, 2017). Dermed antas sykdommen å skyldes en unormal (autoinflammatorisk) reaksjon hos genetisk disponerte personer.
Forekomst
Sykdommen kan begynne i alle aldre, men oftest i 20-40 årene. Sykdomsdebut blant barn ses i 10-20% av tilfellene. En bør da værer oppmerksom på at andre autoinflammatoriske sykdommer, særlig Haploinsuffisiens av A20 (HA 20) og PFAFA kan ha lignende symptomer (referanse: Yldis M, 2021). Høyest forekomst (prevalens) ses i befolkningen i Midtøsten og i Tyrkia, der mer enn en av tusen (1/1000) innbyggere har Behcets sykdom. I vår del av verden defineres Behcets sykdom som en sjelden sykdom. Norske data mangler, men i Sør-Sverige er forekomsten (prevalens) beregnet til 4,9 per 100.000 voksne (referanse: Mohammad A, 2013). Menn blir angrepet noe vanligere enn kvinner i arabisk befolkning, mens sykdommen er litt hyppigere blant kvinner i andre befolkninger. De mest alvorlige tilfellene med blodårebetennelse /vaskulitt, utposninger på pulsårer/aneurismer, synstap eller nerve-manifestasjoner er vanligst blant menn. Data tyder også på at yngre personer angripes sterkest (referanse: Yazici H, 1984).
Symptomer på Behcets sykdom
Behcets sykdom har et typisk svingende forløp med episoder med sår i munn og underliv, samt varierende forekomst av andre komplikasjoner. Mest alvorlig er øye-manifestasjon i form av regnbuehinne/uveitt, skade på store blodårer og nervesystemet.
Munnsår
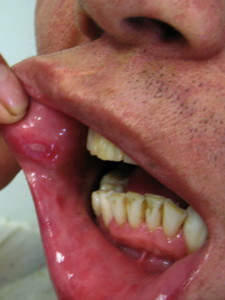
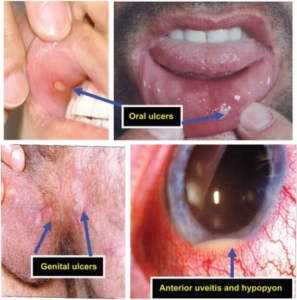
Smertefulle, tilbakevendende smertefulle, tilbakevendende sår i munn er ofte første og siste symptom på Behcets sykdom i sykdomsperioder som kan strekke seg over 20 år. Hele 97-99% angripes. Sårene kommer og går med vanligvis mer enn tre utbrudd hvert år. Enkelte får stadig nye sår slik at sår er tilstede kontinuerlig. Sårene gror av seg selv, vanligvis i løpet av 1-3 uker og etterlater vanligvis ikke arr-forandringer. Vennligst les mer på egen side om munnsår på separat side.
Kjønnsorganer / Underliv
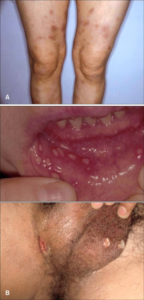
Tilbakevendende smertefulle sår i underlivet (genitale sår), flere ganger årlig, forekommer hos mer enn 80% med Behcets sykdom. Noe vanligere blant kvinner enn menn.
Huden
Ved sykdomsstart har de færreste (25%) hudforandringer, men senere oppstår forandringer hos de fleste (80%). Forandringer i huden er vanligvis mindre dramatiske enn sår i munn og på kjønnsorganer. Knuterosen (erythema nodosum) er ømme rød-blå hevelser på opp til noen cm i diameter som oftest ses på legger i perioder med mye munn- og underlivssår. Mer kroniske forandringer er mindre knuter, blemmer eller kvise (akne)- lignende hudsymptomer (referanse: Demirkesen C, 2001). Huden kan overreagere på små stikk og skader med mer rødhet og hevelse enn forventet (patergi).
Øyne
CC BY 2.0
Øyet kan etter hvert angripes på flere måter og er en fryktet komplikasjon i forløpet av sykdommen. Symptomene omfatter smerter når en ser mot lys, redusert syn og synlig puss i øyet (hypopyon). Vanlig øyebetennelse med rødt, rennende øye og puss i øyekroken (konjunktivitt) er ikke typisk. Totalt får mer enn 50% en form for øye manifestasjon, men vanligvis ikke som tidligste symptom. Menn er vanligere angrepet enn kvinner. Øyemanifestasjon kan forårsake blindhet hvis ikke behandlet. Mest alvorlig i endemiske områder (for eksempel i Tyrkia). Ved symptomer fra øyne er hurtig vurdering hos øyelege viktig fordi varig synstap (blidhet) kan oppstå.
Ledd
Revmatisk leddbetennelse (artritt) er beskrevet hos opp til 50% og følger sykdomsaktiviteten. Smerter, hevelse og økt varme over knær, ankler og håndledd. Ryggen og iliosakralledd angripes vanligvis ikke. Til forskjell fra leddgikt (RA) oppstår ikke store leddskader (referanse: Sifrentes Giralo WA, 2014).
Blodårer
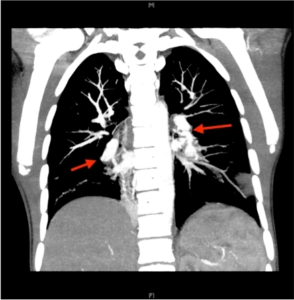
Økt risiko for betennelse og blodpropp (trombose) i venesystemet (dyp eller overfladisk tromboflebitt) kan være alvorlig, men komplikasjonene er likevel sjeldne. Nærmere undersøkelser gjøres bare hvis symptomer foreligger. Årsaken antas å være vaskulitt. Forekomsten øker ved andre, samtidige risikofaktorer som røking, østrogen-tilskudd (P-piller), lange reiser med fly og annen immobilisering. En bør derfor være oppmerksom på aktuelle symptomer. Et ben angripes oftest ensidig. Ny, tydelig hevelse, uten særlig smerte i et ben (ankel, legg) eller en arm (underarm, hånd). Blodpropp i lunger (lungeemboli) kan gi akutt innsettende smerter i brystet og pusteproblemer. Hvis levervener angripes, kan symptomer fra lever og mageområde oppstå i form av Budd-Chiari syndrom. Blodpropp kan også medføre slag med symptomer fra nervesystemet. Ved sterke hodesmerter kan det være aktuelt å utelukke tegn til sinusvenetrombose (se nervesystemet beskrevet nedenfor). Sinusvenetrombose (vennligst se nerve-systemet nedenfor). Ved mistanke om blodpropp må lege (fastlege, legevakt) oppsøkes raskt fordi behandlingssuksess er avhengig av rask behandlingsstart.
Mage- og tarmsystemet
Sår kan oppstå i deler av tynntarmen (oftest i coecum), tykktarmen (oftest i kolon ascendens), men også i spiserøret (øsofagus). Sårene ligner munn- og underlivssår og følger ofte forløpet av slike. Ved symptomer gjøres nærmere utredning av allmennlege og hos spesialist i mage-tarmsykdommer (gastroenterolog).
Nervesystemet
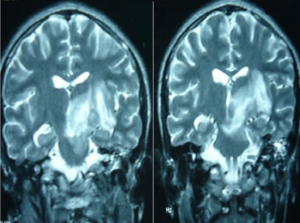
Omtrent 5-10% med Behcets sykdom kan ha symptomer tydende på at hjernen (sentralnervesystemet) er angrepet. En av tre har bare en episode, mens de fleste har en kronisk og tilbakevendende tilstand. Symptomene ligner andre tilstander, slik at sammenheng med Behcets sykdom er vanskelig å påvise tidlig. Øyemuskellammelse med dobbeltsyn, lammelser i ansiktsnerver, tale- og svelgevansker kan oppstå ved komplikasjoner i hjernestammen. Hodepine, særlig bak øyne oppstår ved blodpropp i sinus venosis (sinusvenetrombose). Aktuelle symptomer utredes av nevrolog.
Hjertet
Perikarditt, endokarditt, blodpropper i hjertet og hjerteinfarkt er sjeldne komplikasjoner. Ved aktuelle symptomer gjøres nærmere utredning hos hjertespesialist (kardiolog). Mer om hjertet ved Behcets sykdom her: Demirelli S, 2015.
Undersøkelser
Det er krevende å stille Behcets diagnosen i et tidlig stadium. Diagnosen baseres på typisk sykehistorie (tilbakevendende sår i munn og på kjønnsorganer) og observerte forandringer. Pasienter kan med fordel ta bilder av forandringene og medbringe disse til legeundersøkelser.
Sykehistorien etterspør når tilstanden begynte, hvor ofte sår i munn- og underliv opptrer og andre aktuelle symptomer eller komplikasjoner (vennligst se ovenfor).
Klinisk undersøkelse vurderer sykdomstegn i øyne, munn, hud, underliv, nervesystem og blodårer.
Munnsår undersøkes av allmennleger, ved behov også av øre-nese-hals leger eller hudleger. Sårene ligner vanlige munnsår (after) eller herpes-virus, men er større og hyppigere. De kan angripe slimhinnen på innsiden av lepper, kinn, oppe og nede i munnen, tungen og bak i svelget mot mandlene. Store sår kan defineres ved en diameter på mer enn 1 cm, men er sjelden mer enn 2 cm. Leppene angripes ikke på utsiden av munnen. Vennligst les mer på egen side om munnsår på separat side.
Sår i underlivet. Hos menn ses sår på pungen (skrotum), sjeldnere på penis. Kvinner får sår på kjønnsleppene (vulva) eller i vagina. I motsetning til munnsårene, medfører underlivssår ofte arr-forandringer (referanse: Abdil A, 2023). Andre manifestasjoner i underliv som epididymitt, salpingitt, varicocele og annen urogenital betennelse ses sjeldnere. Urinrørsbetennelse (uretritt) er ikke typisk. Sår på kjønnsorganer utredes også ofte av hudleger. Kvinner vurderes også hos gynekolog og menn hos urolog.
Huden. Knuterosen (erythema nodosum) er ømme rød-blå hevelser på opp til noen cm i diameter som oftest ses på legger i perioder med mye munn- og underlivssår. Mer kroniske forandringer er mindre knuter, blemmer eller kvise (akne)- lignende hudsymptomer (referanse: Demirkesen C, 2001). Kvise-forandringene kan ikke skilles fra vanlig akne (referanse Jorizzo JL, 1995). Huden kan overreagere på små stikk og skader med mer rødhet og hevelse enn forventet (patergi). Dette kan brukes som del av utredningen (prikk-test/Patergi-test), men testen slår sjelden ut hos etnisk nord-europeisk/norske pasienter.
Patergi-test, prikk-test har slår ut hos bare omkring 20 % eller færre med norsk avstamning, men klart oftere hos asiater; 50-88% positiv i endemiske områder (Middelhavsland) (Yldizan IK, 2019; Yazici H, 2012). Patergi-testen kan utføres på ulike måter, men vanlig er et subkutant nålestikk (20- 22 gauge nål) satt 45 grader på minst to steder på underarmen (Yldizan IK, 2019). Stikket kan være 5 mm. dypt under huden, vanligvis på en underarm. Avlesning etter 24-48 timer. Ved en positiv test utvikles en rød knute (papel) på innstikkstedet som har en diameter større enn 2 mm. (referanse: Assar S, 2017).
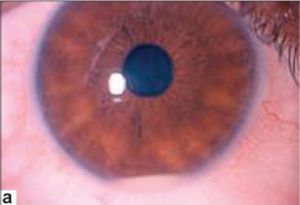
Øyne inspiseres og ved aktuelle funn, er henvisning til øyelege aktuelt. De ulike øyemanifestasjonene omfatter: (Pan)uveitt vanligst, bilateralt (78%) og i episoder. Uveitt, anterior (iritt, iridocyklitt). Smerter, særlig når en ser mot lys, og rødt øye kan tyde på regnbuehinne-betennelse (fremre- eller bakre uveitt). Hypopyon (se bildet) er karakteristisk (hos ca. 20%) med synlig hvitt puss (hvite blodlegemer) i fremre kammer. Netthinneskader ved vaskulitt/retinal vaskulitt, kan foreligge samtidig med hypopyon, blodpropper (vaskulære okklusjoner), retinal vevsdød/nekrose (på netthinnen), neo-vaskularisering. Opticus-nevritt er betennelse i synsnerven, papilleødem er er beskrevet. Iskemisk optikusnevropati skyldes redusert blodtilførsel til synsnerven. Øyemuskellammelser kan forårsake dobbeltsyn (diplopi). Kombinasjoner av disse øyemanifestasjonene er også mulig. Forskning har vist at HSP-70 i blodet er disponerende faktor for uveitt, men den er økt ved mange andre tilstander også og er ingen rutineprøve (referanse: Sahebari M, 2013).
Leddene vurderes ved aktuelle symptomer. Leddsmerter skilles fra leddbetennelse (artritt som kjennetegnes ved hevelse, økt varme og redusert bevegelighet som tyder på betennelse (artritt). Muskelsmerter og generaliserte smerter er ikke typisk.
Blodårer kan angripes. Årsaken antas å være vaskulitt i vener og små eller større blodpropper (tromboflebitt). Dyp venetrombose kjennetegnes ved ny, tydelig hevelse uten særlig smerte i ett ben (ankel, legg) eller en arm (underarm, hånd). Blodpropp i lunger kan medføre puste-smerter og tegn til redusert pusteevne (dyspne). Blodpropp i levervener kan medføre Budd-Chiari syndrom som kjennetegnes ved magesmerter, gulsott (ikterus) og forstørret lever og milt. Ved sterke hodesmerter kan det være aktuelt å utelukke tegn til sinusvenetrombose (se nervesystemet beskrevet nedenfor). Aneurismer i pulsårer (arterier) og blødningsrisiko er en sjelden komplikasjon som kan påvises ved bildediagnostikk. Lunge-blødning er beskrevet på separat side. Mer om arterie-manifestasjon her: Alpugut U, 2007
Mage-tarm-manifestasjoner er vanskelige å avklare ved vanlig klinisk undersøkelse, uten supplerende utredning. Alle områder i hele tarm-trakten kan angripes, men oftest i coecum (tykktarmens begynnelse). Magen kan være stram og smertefull ved sår. Tarm-perforasjon (sprukket tarm) er en sjelden, men en svært alvorlig komplikasjon. Forstørret lever og milt kan palperes ved Budd-Chiari syndrom. Ved symptomer gjøres nærmere utredning hos spesialist i mage-tarmsykdommer (gastroenterolog). Ved smerter i mage-området, kan tegn til blødninger påvises ved spor av blod i avføringen som først undersøkes av en allmennlege. Hvis sterk mistanke om sår i tarmen, vil en tykktarms-undersøkelse med koloskopi hos en spesialist i gastroenterolog være avklarende. Sårkanaler (fistler) i tarmen er en sjelden komplikasjon (referanse: Chung HJ, 2005). Mer om tarmen ved Behcets her: Cheon J, 2015, Skef W, 2015.
Nervesystemet. To hovedformer kan skilles ut i fra klinisk undersøkelse: 1) Påvisbare primære forandringer i sentralnervesystemet (CNS) der hjernestammeforandringer kan inkludere øyemuskellammelse, hjernenerveutfall, andre lammelser (pareser), lillehjerne- eller pyramide-dysfunksjon. Forandringer i hjernevevet (encefalopati) kan medføre andre lammelser, redusert følelse (sensibilitetstap), kramper, talevansker, kognitiv svikt (hukommelse, adferd, logikk med mer) og psykose. Ryggmargs-manifestasjon kan også gi bevegelseshemning, redusert sensibilitet og redusert kontroll over urin og avføring. 2) Skader som skyldes blodåre-komplikasjoner i hjernen (ikke-parenkymal affeksjon). Disse omfatter blodpropp (cerebral venetrombose), særlig sinusvenetrombose, men også utposninger på pulsårer (aneurismer) i eller utenfor hjernen (referanse: Kalra S, 2014). Undersøkelser hos spesialist i nervesykdommer (nevrolog) er aktuelt.
Blodprøver er sjelden til stor hjelp ved utredning av Behcets sykdom. I dårlige perioder med mange sår, ses ofte forhøyede betennelsesprøver som CRP. Ved langvarig betent sykdomsforløp kan lav hemoglobin/anemi og lett forhøyet antall hvite blodlegemer (leukocytter) påvises. Kronisk betennelse Ved alvorlige komplikasjoner som perforasjon av tarmen kan imidlertid CRP stige kraftig. Ved blodpropp (trombose) kan D-dimer være økt. Det finnes ingen spesielle tester som påviser eller avkrefter Behcets sykdom (referanse: Mat MC, 2014).
Bildediagnostikk benyttes for å påvise komplikasjoner når det er symptomer og/eller kliniske tegn på det. Sår i munn, underliv og hud-symptomer kan fotograferes av pasientene selv i dårlige perioder og presenteres for legen, slik at forløpet kartlegges bedre. Ved suspekte ledd-symptomer kan ultralyd- eller MR-undersøkelse dokumentere eventuell leddbetennelse (artritt). Blodpropp eller aneurismer i blodårer påvises ved angiografi, enten MR- eller CT-angiografi. En tyrkisk studie tyder på at fortykkelse av venevegger kan påvises ved manifestasjon i blodårer (referanse: Kaymaz, S, 2021). Det gjenstår imidlertid å bekrefte nytten i praksis. Ved nerve-komplikasjoner er MR-undersøkelse med kontrastmiddel av hjerne og hjernestamme aktuelt. MR kan påvise blodpropper og hjerneforandringer kan skilles fra andre årsaker (referanse: Kalra S, 2014).
Vevsprøver (biopsi) av sår viser ofte betennelsesforandringer, men de kan ikke skilles fra andre tilstander, inklusiv aftøs stomatitt.
Annet. Ved mistanke om øye-manifestasjoner kan øyelegevurdering være viktig. Symptomer fra hjertet vurderes ved EKG, ultralyd/ekkokardiografi og supplerende undersøkelser ved behov.
Diagnosen
Behcets sykdom er vanskelig å diagnostisere fordi en mangler spesielle tester i blodprøver og funn ved bildediagnostikk, og vevsprøver kan også passe med andre tilstander. I utredningen må en i sykehistorien og ved undersøkelser (se ovenfor) derfor vurdere nøye om en lignende tilstand (se nedenfor) foreligger for diagnosen Behcets bekreftes. En kan også bruke utviklede kriterier:
Klassifikasjonskriterier
ACR 1990
1. Minst tre episoder av orale after eller herpes-lignende ulcerasjoner i løpet av 1 år (observert av lege):
2. Og to av følgende:
- Tilbakevendende sår i underliv (observert av lege)
- Øye betennelse (uveitt, retinal vaskulitt) påvist av øyelege
- Typiske hudforandringer (patergi-test) påvist av lege (eller erythema nodosum observert av pasient)
- Positiv patergi-test avlest av lege etter 24-48 timer:
- Papel på 2mm eller mer i diameter etter stikk med 20-gauge nålespiss 5mm inn i huden
| Organ-manifestasjon | Skår |
| Øyne | 2 |
| Munnsår (tilbakevendende) | 2 |
| Genitale sår (tilbakevendende) | 2 |
| Hud-manifestasjoner (typiske) | 1 |
| Hjerne-forandringer | 1 |
Lignende sykdommer / differensialdiagnoser
Behcets sykdom er en krevende diagnose å stille. Det er nødvendig å vurdere om lignende tilstander kan foreligge. Nedenfor er tilstander som kan forveksles med Behcets sykdom.
- A20 protein haplo-insuffisiens. Behcets-lignende hos barn (sår i slimhinner). En familiær forekomst av Behcets-lignende sykdom ses ved haploinsuffisiens i A20 (HA20) som skyldes redusert funksjon i genet TNFAIP3 varianter. Denne tilstanden kjennetegnes av sykdomsdebut i barneårene, flere i familien med tilsvarende, tilbakevendende feber-episoder, mage-tam-komplikasjoner og at øyne angripes (referanser: Tsuchida N, 2019; Zhou Q, 2015).
- Aftøs stomatitt er blemmer og sår i munnen som er svært like Behcets: Svært vanlig: Opptil 20% av befolkningen er mer eller mindre plaget. Oftest ukjent årsak (idiopatisk), men virale infeksjoner (herpes etc.)og kreft-sår må utelukkes. En bestemt årsak til aftøs stomatitt er ikke kjent (referanse: Plewa MV, 2022).
- Antifosfolipid-syndrom (APLS) ved blodpropper
- Crohns sykdom i munn og tarm, også øyne kan angripes (men ikke bakre uveitt eller panuveitt).
- Herpes simpleks og genital herpes angriper munn og underliv.
- HIV/AIDS
- Hyper-koagulopatier er andre tilstander som medfører blodpropper.
- Medikament-reaksjoner (bivirkninger) kan føre til sår i munn, andre slimhinner og utslett.
- NSAIDs i høye doser kan medføre sår i mage-tarm-systemet.
- Pemfingoid (særlig Pemphigus foliaceus) preges av blemmer i hud og slimhinner. Kan i tillegg til blemmer og sår medføre alvorlig øye-manifestasjon.
- Reaktiv artritt med leddbetennelser, øye- og hud-manifestasjon.
- Sarkoidose (hud/slimhinner)
- Systemisk lupus med munnsår
- Sår, andre kroniske, vedvarende sår av ukjent årsak
- Vaskulittsykdommer, andre systemiske (GPA, PAN)
Graviditet ved Behcets sykdom
Mange vellykkede svangerskap ved Behcets sykdom er beskrevet. Erfaringene tyder ikke på at sykdommen forverres eller blir bedre under svangerskap, forutsatt at sykdommen ikke har angrepet indre organer eller er komplisert med blodpropper (tromboembolier). En studie av 49 svangerskap ved Behcets viste imidlertid noe høye forekomst av spontanaborter eller dødfødsler (til sammen 24.5%) og redusert fostervekst (13,3%) sammenlignet med friske kontroll-personer. Studien viste ikke økt forekomst av preeklampsi («svangerskapsforgiftning») (referanse: Barros T, 2021). Risiko for blodpropp er generelt økt ved Behcets og ved svangerskap. Hvis blodpropp har vært påvist tidligere eller det foreligger aneurismer, bør nærmere utredning gjøres før graviditet. Blodpropp-risiko er størst omkring fødsel og de første uker deretter (referanse: Pagnoux C, 2013). Forebyggende behandling med ”blodfortynnende» (antikoagulant) medisin som Albyl-E (ASA) tabletter eller Fragmin sprøyter (lavmolekylært heparin) kan være aktuelt ved blodpropp-risiko. Metotreksat og noen andre medikamenter må avsluttes minst 3 måneder før graviditet. Kontakt revmatolog i tide. Behandling med kolkisin kan fortsette under svangerskap, siden fordelen ofte er større enn bivirknings-risikoen, men dosen bør ikke overstige 0,5 mg morgen og kveld. Les mer om medikamenter mot revmatisk sykdom i svangerskap her (Bindevevssykdommer.no)
Neonatal Behcets. Den nyfødte får sår i slimhinner og/eller hudforandringer (pustler og/eller papler). Symptomene går spontant tilbake uten varige skader. Mer om svangerskap ved revmatiske sykdommer her (Bindevevssykdommer.no)
Behandling
Behandlingen er individuelt tilpasset, avhengig av hvor alvorlig hvert tilfelle er. Avgjørende er hvilke organer som er angrepet. Behandlingsmålet er å redusere eller stanse sykdomsaktiviteten, slik at varige skader ikke oppstår. Ved mild sykdom i munn og ytre kjønnsorganer avstår en ofte helt fra medikamenter eller bruker en salve eller krem i perioder. Før behandlingen startes er det viktig å være informert om sykdommen og hva behandlingsmålet er, samt bivirkninger som kan oppstå.
Behandling av sår i munnen
Munnsalver brukes for å lindre sår. Det finnes forskjellige typer. Et felles problem er at de fort faller av slimhinnene og virker i kort tid. Noen har nytte av Oralmedic som kjøpes på apotek. Salven inneholder imidlertid svovelsyre som svir kraftig og kan ikke brukes av alle. Virkningen består i at det dannes et beskyttende lag på såroverflaten som lindrer smerte (referanse: Porter SR, Al-Johani K, 2009). Kortison-holdige kremer kan ha god virkning og brukes periodevis. Kenacort-T (trimcinolon) var mye brukt tidligere, men er ikke lenger tilgjengelig som salve i Norge. På registreringsfritak brukes Volon A munnsalve og klobetasol munngel. Antepsin (sukralfat) mikstur kan også ha effekt (referanse: Alpsoy E, 1999). “Düsseldorfblanding” er en spesiell lindrende mikstur som kan lages av apotek ved Oslo Universitetssykehus. Bedøvende krem som Xylokain virker forbigående lindrende og brukes ved sterke smerter (referanse: Abdil A, 2023).
Tabletter. Hvis ikke krem/salver er tilstrekkelig, kan kortison i form av Prednisolon i korte kurer (for eksempel 15-30mg/dag med reduksjon og avslutning etter 2 uker) være tilstrekkelig. Kolkisin tabletter (oftest 1-2 mg/dag hos voksne) kan hindre nye munnsår. Andre muligheter er behandling med azathioprin (Imurel). I behandlings-resistente tilfeller av slimhinnesår har behandling med Otezla (apremilast =phosfodiesterase-4-inhibitor) tabletter vist dokumentert effekt på munnsår, genitale sår og smerter (referanse: Lopalco G, 2019). Medikamentet brukes ellers mot psoriasisartritt. Otezla er kostbart, men kan etter godkjenning fra helseforetaket forskrives på H-resept.
Sprøyter eller intravenøs behandling er utprøvende behandling når sykdommen er alvorlig, og annen behandling ikke er tilstrekkelig. Biologisk medikasjon i form av TNF-hemmere eller secukinumab som hemmer IL-17 har vist effekt på slimhinnesår i munn og underliv, samt leddbetennelser/artritt i en retrospektiv studie (Fagni F, 2020).
Behcets sykdom står på listen over sjeldne tilstander som kan få refundert utgifter til tannlegebehandling (A listen) i Norge. Mer om refusjonsordning her
Behandling av sår på kjønnsorganer
På overfladiske, rene sår kan lokalbedøvende Xylocain salve brukes for å redusere smerte. Sår med tegn til infeksjon kan påføres et antiseptisk middel med effekt på bakterier. Betnovat (betametason) krem eller salve inneholder kortison og skal brukes i korte perioder av gangen (inntil 2-4 uker). Tabletter: Prednisolon i korte kurer (for eksempel Prednisolon 15-30 mg/dag med reduksjon og avslutning etter 2 uker) kan være tilstrekkelig. Kolkisin tabletter (oftest 1-2 g/dag hos voksne) kan hindre nye sår. Behandling med azathioprin (Imurel), TNF-hemmere (utprøvende behandling) eller apremilast kan forsøkes dersom kolkisin ikke er tilstrekkelig. Thalidomid eller interferon-alfa er også brukt, men en må da være spesialt oppmerksom på høy forekomst av bivirkninger.
Behandling av øye-manifestasjon
Betennelse i øyet ved Behcets sykdom kan være alvorlig og i verste fall medføre blindhet. Undersøkelse og behandling hos øyelege er viktig. Truende synstap behandles med høye doser kortikosteroider som metyl-prednisolon (SoluMedrol) eller Prednisolon, eventuelt kan øyelegen injisere i kortison direkte øyet. TNF-hemmere eller interferon alfa er utprøvende alternativer. Når bakre del av øyet er angrepet (eller fremre del og tegn på alvorlig forløp) kan metyl-prednisolon / prednisolon i kombinasjon med azathioprin (Imurel), ciklosporin A (Sandimmun), TNF-hemmere (infliksimab. eller adalimumab) eller Interferon-alfa brukes. Ved isolert fremre (anterior) uveitt der bare fremre del av øyet er angrepet, kan kortisonholdige øyedråper alene være tilstrekkelig (referanse: Abdil A, 2023).
Behandling av blodårekomplikasjoner /vaskulær manifestasjon
Årsaken til blodpropp (tromboembolier) er oftest vaskulitt og ikke generelt økt blodpropp-risiko (koagulopati). Dermed er immundempende behandling er viktig. Blodfortynnende (antikoagulasjon) gis ofte i tillegg. Initial behandling er kortikosteroider som prednisolon. Når store arterier er angrepet eller tilstanden er truende, vurderes SoluMedrol (metylprednisolon) intravenøst kombinert med cyclofosfamid (Sendoxan). Azathioprin (Imurel) eller ciclosporin A (Sandimmun) er et alternativ. Ved tilbakevendende blodpropper kan også utprøvende behandling med TNF-hemmere vurderes. “Blodfortynnende” (antikoagulantia) kan legges til, forutsatt at risiko for blødning er lav og pulmonal hypertensjon er utelukket. I slik aktiv sykdomsfase kan kirurgiske inngrep medføre forverring.
Arterielle aneurismer (utposning på pulsårer, ofte i lungearterier) med blødning: Høye doser kortikosteroider (SoluMedrol) eller Prednisolon i kombinasjon med cyclofosfamid (Sendoxan). TNF-hemmere vurderes. Kirurg / karkirurg konsulteres hurtig for å vurdere indikasjon for operasjon, embolisering eller stenting.
Behandling av Mage-tarm / Gastrointestinal manifestasjoner
Umiddelbar kirurgisk vurdering er nødvendig ved mistanke om perforasjon (sprukket tarm), større blødning eller obstruksjon / tarmslyng. Mot sykdomsrelaterte sår i mage/tarm brukes ellers kortikosteroider som prednisolon, eventuelt kombinert med 5-ASA preparat eller azathioprin (Imurel) eller TNF-hemmere (referanse: Watanabe K, 2020).
Behandling av manifestasjoner i nervesystemet
Ved trombose (blodpropp, sinus-vene-trombose) i hjernen eller ved manifestasjoner i hjernevevet (parenkymet) brukes kortikosteroider i høye doser (prednisolon eller SoluMedrol). Ved sinus-vene-trombose legges ofte “blodfortynnende” (antikoagulant) til. En bør undersøke om vene-tromboser foreligger også i andre deler av kroppen (lunger, bena, lever). Kortikosteroider reduseres langsomt og kombineres med andre immundempende legemidler som azathioprin (Imurel) eller TNF-hemmer. Man unngår ciclosporin A (Sandimmun), siden tilfeller med forverring er sett (referanser: Nava F, 2014 (Cochrane), Hirohata S, 2012; Saip S, 2014).
Behandling av artritt (leddbetennelser)
Akutt artritt behandles med leddpunksjon og innsetting av kortison (Lederspan) i leddet. En kan legge til kolkisin tabletter dersom tilbakefall forekommer. Smertelindring med NSAIDs kan være aktuelt (forsiktig ved sår i tamen). Prednisolon-kur er et alternativ. Ved kronisk eller tilbakevendende leddbetennelse/artritt vurderes en lav dose prednisolon (5 mg/dag), metotreksat, TNF-alfa hemmer (biologisk legemiddel), azathioprin (Imurel), apremilast (Otezla) eller interferon alfa (referanse: Abdil A, 2023). Secukinumab hemmer IL-17 og har som utprøvende medikament vist effekt på slimhinnesår i munn og underliv, samt artritt (Fagni F, 2020).
Varighet av behandling er individuelt forskjellig. Ofte fortsettes immundempende legemiddelbehandling i minst 18-24 måneder (referanse: Abdil A, 2023).
Prognose
Behcets sykdom medfører generelt mest symptomer i 20-35 års alder. Episoder opptrer senere også, men er da vanligvis mindre plagsomt. Alvorlige komplikasjoner forekommer generelt oftere blant etniske asiater, afrikanere og blant menn. Regelmessig inntak av forebyggende medikamenter og oppfølging er viktig for å unngå skade og komplikasjoner. Manifestasjoner i øyne kan ellers medføre varig blindhet. Blodpropp eller utposninger (aneurismer) på blodårer kan også medføre alvorlige komplikasjoner i forløpet. «Nevro-Behcets» med angrep på hjerne og/eller hjernestamme er alvorlig følges opp av nevrolog.
Medisinsk Utredning, Henvisning og Journalskriving
Litteratur
- EULAR recommendation for management 2018, Hatemi G, 2018
- Biologisk behandling, konsensus: Hisamatsu T, 2014
- Behandling, Saleh Z, 2014
- Abdil A, 2023
- Watanabe K, 2020
- Grans Kompendium i Revmatologi