Illustrasjon: Gutenberg Encyclopedia, CC BY-SA 3.0
Definisjon
Primær angitt i sentralnervesystemet (PACNS) er en sjelden sykdom som kjennetegnes av betennelse i blodårene i hjernen, hjernehinnene eller ryggmargen. Denne betennelsen kan føre til en rekke nevrologiske symptomer, som hodepine, personlighetsforandringer, lammelser og endringer på MR-bilder av hjernen og i spinalvæsken. PACNS er en form for vaskulitt som er en generell betegnelse på betennelse i blodårene. Når vaskulitten kun rammer sentralnervesystemet, kalles den primær. Dersom betennelsen også påvises i andre organer, kalles den sekundær CNS-vaskulitt. MR-forandringene i hjernen er ikke spesifikke for PACNS, noe som betyr at andre tilstander kan gi lignende bilder. Derfor er det viktig å utelukke andre mulige årsaker til symptomene, for eksempel forbigående sammentrekninger i blodårene (reversibel vasokonstriksjon).
Forekomst
PACNS er en svært sjelden tilstand. Det anslås at det oppstår omtrent 12 nye tilfeller i Norge hvert år. Sykdommen rammer oftest personer i 50-årene, og menn er litt hyppigere rammet enn kvinner. PACNS kan imidlertid forekomme i alle aldersgrupper (Salvarani C, 2012).
Symptomer
Symptomene på PACNS kan variere. Kombinasjonen av ulike symptomer styrker mistanke om PACNS. De vanligste symptomene er:
- Hodepine (ofte migrenelignende), hos ca. 60%. Hodepine med samtidig stivhet i nakken, kvalme og ubehag når en ser mot lys kan indikere meningitt (hjernehinnebetennelse) som også kan være en del av sykdomsbildet.
- Kognitive forstyrrelser hos ca. 50%: problemer med konsentrasjon, hukommelse og oppmerksomhet.
- Endret oppførsel
- Slag
- Begrensede nevrologiske utfall (lammelser, rykkende bevegelser (ataksi), synsfeltutfall, følelsesforstyrrelser) (referanse: Sarti C, 2020)
- Kramper
I motsetning til ved systemisk vaskulitt, er feber, nattesvette og vekttap uvanlig ved PACNS (referanse: Salvarani C, 2015).
Undersøkelser
Diagnostisering av PACNS krever en grundig nevrologisk undersøkelse. I tillegg kan det være aktuelt med undersøkelser hos revmatolog og øyelege.
Nevrologisk undersøkelse: Nevrologen vil undersøke pasientens nevrologiske funksjoner, inkludert hjernenervene, for å kartlegge eventuelle utfall. Det perifere nervesystemet i armer og ben, samt sentralnervesystemet, testes ved å teste følelse, kraft og reflekser. I tillegg kan nevrologen undersøke nakkestivhet, syn og andre organer dersom det er aktuelt.
Øyelegeundersøkelse: Øyelegen kan undersøke øyebunnen og synsnerven.
Revmatologisk undersøkelse: Revmatologen kan bidra med å utrede og behandle pasienter med mistenkt PACNS. De kan blant annet: Gjennomføre supplerende undersøkelser, vurdere om det foreligger annen revmatisk sykdom, bidra med differensialdiagnostiske vurderinger og gi råd om immundempende behandling. Klinisk undersøkelsene kan inkludere å auskultere/lytte til bilyder over arterier, mot hjertet, hals og mageområdet. Vurdere kalde, misfargede hender og føtter, puls og måle blodtrykk i begge armer.
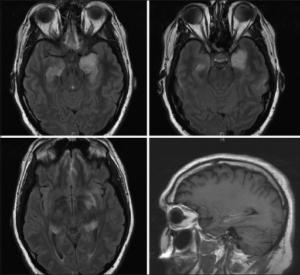
Bildediagnostikk
- MR-undersøkelse av hjernen er en viktig undersøkelse ved mistanke om PACNS. Den kan vise forandringer i hjernevevet som tyder på redusert blodtilførsel, blødninger eller betennelse (hos ca.95%). Oftest påvises forandringer i flere områder, men forandringene kan også ligne på andre tilstander. MR-undersøkelse med kontrastmiddel (MR-angiografi) viser opptak i blodårevegger hos ca. 85% og i hjernehinner hos omtrent 50% (referanse: Sarti C, 2020).
- Angiografi (med CT- eller MR-apparater) Angiografi er en røntgenundersøkelse av blodårene. Den kan vise trange områder (stenoser), utvidelser (ektasier) og forandringer i blodårene som kan gi mistanke om vaskulitt. Tilsvarende også hvis det er tegn til at blodet har funnet nye veier (kollateraler). Slike funn er imidlertid ikke spesifikke for PACNS, men ses også ved sarkoidose, infeksjoner, kramper i blodårene (vasospasme) ved amfetamin, ergotamin, etter hjerneslag/blødning, migrene og ved (svært) høyt blodtrykk.
- Andre bildeundersøkelser: Ultralyd av hjertet og halspulsårene, SPECT av hjernen (redusert blodsirkulasjon) og PET/CT av hjernen kan også være aktuelle.
Blodprøver
Blodprøver kan gi informasjon om betennelse, infeksjon og andre tilstander som kan ligne på PACNS. En kan finne lett forhøyede betennelsesprøver som CRP og SR eller normale verdier. Andre prøver tas med tanke på sekundær PACNS eller lignende tilstander / differensialdiagnoser (se nedenfor); Hemoglobin, hvite blodlegemer med differensial-telling, blodplater, senkningsreaksjon (SR), CRP, leverenzymer (ASAT,ALAT, ALP, GT), glukose, kreatin kinase (CK), kreatinin, protein-.elektroforese test. En rekke tester for infeksjon kan vurderes: HIV, HCV, Parvovirus, EBV, borrelia, toksoplasmose, Wassermann / syfilis-test. Med tanke på andre autoimmune sykdommer: ANA, ANCA, komplement-faktorer (C3, C4), kryoglobulin. Blodpropprisiko: lupus antikoagulant, a-kardiolipin, protein-S, protein-C, homocystein. Prøver relatert til autoimmun hjernebetennelse vurderes av nevrolog (Anti-N-methyl-D-aspartat reseptor (NMDAR), Anti-α-amino-3-hydroksy-5-methyl-4-isoxazolepropionsyre receptor (anti-AMPAR), Anti-gamma-aminosmørsyre A reseptor (anti-GABA-AR), Anti-gamma-aminosmørsyre B reseptor (anti-GABA-BR), Anti-LGI1 og anti-CASPR2, Glutaminsyredecarboxylase (GAD), Anti-Glycin reseptor (anti-GlyR), Anti-Dipeptidyl peptidase-like protein 6 (DPPX), Anti-IgLON5, Anti-Metabotrofisk glutamat reseptor 1 (anti-mGluR1) og anti-metabotrofisk glutamat reseptor 5 (anti-mGluR5).
Spinalvæskeundersøkelse
Undersøkelse av spinalvæsken kan vise tegn på betennelse eller infeksjon i sentralnervesystemet. Undersøkelsen inkluderer måling av glukose (lavt ved infeksjon), celle-tellinger, proteiner, glukose (forventes normal) og infeksjons-undersøkelser: Borrelia, virus antistoff, PCR-undersøkelser.
Hjernebiopsi
I noen tilfeller kan det være nødvendig å ta en vevsprøve (biopsi) fra hjernen for å bekrefte diagnosen PACNS. Lokaliseringen velges der MR-undersøkelse har vist forandringer. I vevsprøven ses betennelsestegn uten infeksjon. Kjempeceller kan forekomme.
Diagnose og klassifikasjonskriterier for PACNS
Det finnes ingen enkle tester for å påvise eller utelukke PACNS. Diagnosen er derfor er utfordring å stille så tidlig i forløpet som mulig. Diagnosen bygger på:
- Symptomer
- Resultater av undersøkelser
- Utelukke lignende sykdommer
- Kriterier for klassifikasjon (se nedenfor) er ikke tiltenkt diagnostisering i enhver situasjon, men til bruk i forskning (for å sammenligne ganske like tilstander). De kan likevel være retningsgivende.
Foreslåtte kriterier (referanse: Calabrese LH, 1988)
- Tilkommet ellers uforklarlige nevrologiske utfall
- Enten
- Klassiske angiografiske (radiologiske) funn forenelig med angitt / vaskulitt i CNS eller:
- Biopsi (vevsprøve) med typiske histo-patologiske vaskulitt-forandringer i CNS
- Utelukke kar-spasmer, infeksjoner, lymfom eller annen tilstand som kan gi lignende angiografiske forandringer og forklare forandringene
Mer spesifikt: Mulig PACNS: Kriterium 1 + 4 eller 1 + 2A + 4. Sannsynlig PACNS : Kriterium 1,2A eller 2B eller 2C, og 4 som for mulig PCA. Definitiv PACNS : Alle fire kriterier oppfylt eller 1,3 og 4:
- Kliniske symptomer og funn forenlig med PACNS
2. Positive funn ved MR (2A), MR angiografi (2B) eller
konvensjonell angiografi (2C) forenlig med PACNS
3. Histologiske funn av vaskulitt ved hjernebiopsi
4. Eksklusjon av andre årsaker (se liste)
Lignende sykdommer (differensialdiagnoser)
Det er spesielt viktig å utelukke de tre vanligste former for encefalitt:
- Herpes simpleks encefalitt
- Akutt disseminert encefalomyelitt (ADEM)
- Anti-NMDA-reseptor encefalitt (referanse: Engen K 2016, Tidskr nor legefor)
Andre tilstander som kan gi lignende symptomer som PACNS:
- ADEM (Acute disseminated encephalomyelitis)
- Aterosklerose
- TIA / slag (Diffusjonsvektet MR kan vise lokalisert cerebral iskemisk skade)
- Autoimmun encefalitt
- MS-lignende forandringer i hvit substans, oftest barn eller unge voksne
- Akutt Posterior multifaktoriell pigment epititelopati med vaskulitt
- Amfetamin (Medikamenter)
- Antifosfolipidsyndrom (APLS): Slag og hudsymptomer (marmorert hud)
- Behcets sykdom (Sår i munn og underlig, blodpropper)
- CADASIL (Cerebral Autosomal Dominant Arteriopathy with Sub-cortical Infarcts and Leukoencephalopathy)
- Cerebral amyloid angiopati
- Cerebral vasospasme (se også reversibel cerebral vasospasme nedenfor):
- Feokromocytom
- Eklampsi i svangerskap
- Post-partum angiopati (etter fødsel)
- Subaraknoidal blødning (akutt, smertefull hjerneblødning)
- CLIPPERS syndrom (Chronic lymphocytic inflammation with pontine perivascular enhancement responsive to steroids) (referanse: Nordaa L, 2020)
- Cogans syndrom (syn og hørsel)
- EGPA/Churg Strauss
- Ehlers Danlos syndrom, Marfans syndrom
- Embolier fra plakk i arteria carotis, endokarditt, myksom
- Epilepsi (autoimmun) (kramper)
- Kramper, personlighetsforandring, antistoff: VGKC-komplekset (oftest LGi-1), anti-GAD antistoff (ofte i serum, nesten alltid i spinalvæske)
- Familiær Middelhavsfeber (FMF) (feber, smerter)
- Fibromuskulær dysplasi
- GPA/Wegeners granulomatose (hjernehinnebetennelse)
- Hashimoto encefalopati (omdiskutert tilstand, defineres ved thyreoidea-antistoff og cerebrale symptomer som personlighetsforandring, kramper, tremor, psykose)
- Henoch Schönleins purpura
- Histiocytose
- Hypersensitivitets vaskulitt
- Infeksjoner
- Virus: Varicella-Zoster, HIV, herpes simpleks (Herpes simpleks encefalitt), hepatitt C
- Bakterier: H. influensa, Pneumokokker, Neisseria, Listeria, Bartonella, Nocardia, Mykobakterier og Tbc, Treponema pallidum (syfilis), Borrelia.
- PML encefalopati (etter rituximab og annen immunsuppresjon)
- Sopp: Aspergillus, Coccidioides, Histoplasma, Cryptococcus
- Protozoer : Malaria, Toksoplasmose
- Kawasaki (barn)
- Koagulopati:
- APLS
- Sigdcelle anemi
- Paroksysmal nocturnal hemoglobinuri
- Homocystein-uri
- TTP
- Hyperviskositets syndrom
- Paraproteinemi
- Polycytemi
- Sinus-vene-trombose
- Essensiell trombocytose
- Kokain, heroin, LSD
- Kryoglobulinemi
- Malign atrofisk papulose
- MCTD
- Medikamenter
- Sympatomimetika, ergotamin, efedrin, fenylpropanolamin, Ciklosporin
- MOG -reseptor antistoff encefalomyleitt
- Oftest barn og unge voksne
- Kan ligne nevromyelitis optica
- Moya-moya sykdom
- MPA
- Multiple sklerose (MS), Demyeliniserende sykdommer
- NMDA-reseptor antistoff encefalitt
- Initialt: hodepine, kvalme, luftveisinfeksjon
- Etter 2-3 uker: Nevropsykiatri: Hallusinasjoner, angst, mani
- Siste fase: Bevegelses-problemer (dyskinesier, dystonier, økt spyttproduksjon (hypersalivasjon), svette, Hypoventilasjon
- PAN
- Porfyri (Akutt intermitterende type)
- Hjerneødem og intermitterende magesmerter
- Posteriort reversibelt encefalopati-syndrom (PRES)
- Reversibelt syndrom med kramper, hodepine, redusert bevissthet og synstap (kortikalt)
- Utløses av cytostatika-behandling, autoimmun sykdom, nyresykdom, eklampsi, hypertensjon og porfyri
- MR av hjernen viser symmetrisk ødem i hvit substans baktil i hemisfærer og nesten alle (98%) har affeksjon av parietal og/eller oksipitallapper
- Relapsing polykondritt
- Reversibel vasospasme feiltolkning som vaskulitt. Reversibelt cerebralt vasokonstriksjons syndrom (Referanse: Ducross A, 2012):
- Akutt, intens reversibel hodepine (ved orgasme, post-koital hodepine)
- Reversible nevrologiske manifestasjoner:
- Større kar-områder med konstriksjon. Kan medføre sub-araknoidal blødning
- Kan utløses av medikamenter (ergotamin), kokain, cannabis. Fødsel, porfyri
- Diagnose-krav: Påvist arteriespasme i kar utgående fra circulus willisi og tilhørende grener. Konvensjonell angiografi er ”gullstandard” med best oppløsning.
- Behandling: Paracetamol og kalsium-antagonist.
- Prognose: god
- Sarkoidose
- Sjøgren
- SLE (cerebral lupus)
- Sneddons syndrom (slag i ung alder)
- Susac syndrom (hørselstap)
- Takayasus (redusert blodtilførsel til hjernen)
- Tumorer (kreft og godartede)
- CNS cancer (primær)
- Epilepsi, autoimmun kan være malignitet-assosiert
- Karsinomatøs meningitt
- Leptomeningeal metastase
- Lymfom (Hodgkins, non-Hodgkins, angiocerebralt, intravaskulært lymfom)
- Leukemi (Hårcelle-leukemi)
- Myksom
- Whipples sykdom
Svangerskap
Det foreligger ikke aktuelle data for svangerskap ved PACNS (pr 2019). Differensialdiagnostisk bør en vurdere at Reversibelt cerebralt vasokonstriktivt syndrom (cerebral vasospasme) har økt forekomst under svangerskap og skal ikke forveksles med vaskulitt (referanse: Pagnoux C, 2013).
Behandling
Behandling av PACNS avhenger av sykdommens alvorlighetsgrad og pasientens individuelle behov. Vanlige behandlingsformer er:
- Kortikosteroider (metyl-prednisolon, SoluMedrol) i høye doser initialt: Reduserer betennelse.
- Andre immundempende legemidler (DMARDs): Cyclofosfamid (Sendoxan) intravenøst i en begrenset periode. Senere i forløpet er azathioprin (Imurel) og mykofenolat (CellCept) aktuelle
Prognose
De fleste pasienter med PACNS har god prognose, forutsatt at de får riktig behandling og ikke pådrar seg store skader før behandlingen starter.
Litteratur
- Sarti C, 2020
- Beuker C, 2018
- Berlit P, 2014 (Diagnostisering og differensialdiagnoser)
- Bougea A, 2015 (Nevrologiske manifestasjoner ved systemiske bindevevssykdommer og vaskulitt)
- Salvarani C, Lancet 2012
- Alba MA, 2011
- Grans Kompendium i revmatologi